[English]
Leserbrev, debatt, kronikk: Hvor lenge skal den velmenende formynderstat fortsette å legitimere tortur i psykiatrien?
Walter Keim, pensjonert høgskolelektor,
Almbergskleiva 64
6657 Rindal, 3.5.2017
Åpent brev til Helsedirektoratet
Muligheten for medikamentfri behandling er det minste helsevesnet kan tilby.
Nevroleptika er svært giftige stoffer som forårsaker en rekke fysiske skader, mange av dem permanente. Disse iatrogene effektene bidrar betydelig til den reduserte forventet levetid for personer med psykisk lidelse. Langvarig bruk av nevoleptika er forbundet med at grå og hvit hjenevev krymper over tid som er dose-relatert og forbundet med forverring av negative symptomer, funksjon og kognitive evner. Med en så forferdelig sikkerhetsrisiko ville neuroleptikere måtte dokumentere at fordelene ved å ta det, spesielt langsiktig, langt overveier risikoen.
Forskning gir lite støtte at dette er tilfellet. Effektstudier er svært misvisende, ettersom mange av dem er avhengige av en ‘cold turkey’ sammenligning mellom de som opprettholdes på en neuroleptisk og de som abrupt trekkes tilbake og legges på placebo, som dermed er utsatt for akutte seponeringseffekter, inkludert dopamin overfølsomhetspsykose. Til tross for denne begrensningen er gevinsten ved bruk av nevoleptika overraskende liten (Lepping 2011).
Med hensyn til effektivitet i den virkelige verden er litteraturen enda mindre oppmuntrende. Forskning utført av Verdens helseorganisasjon (WHO), fant at pasienter utenfor USA og Europa er betydelig mer sannsynlig å få et "full" recovery (tilfriskning) og vise lavere grader av funksjonstap når de følges opp over flere år, til tross for at de fleste har begrenset eller ingen tilgang til "anti-psykotisk" medisinering (Hopper 2007). Resultatene fra behandling i helsevesnet i den utviklede verden er skuffende med så lite som 20-25% recovery av de som er i klinisk behandling (Lambert 2010).
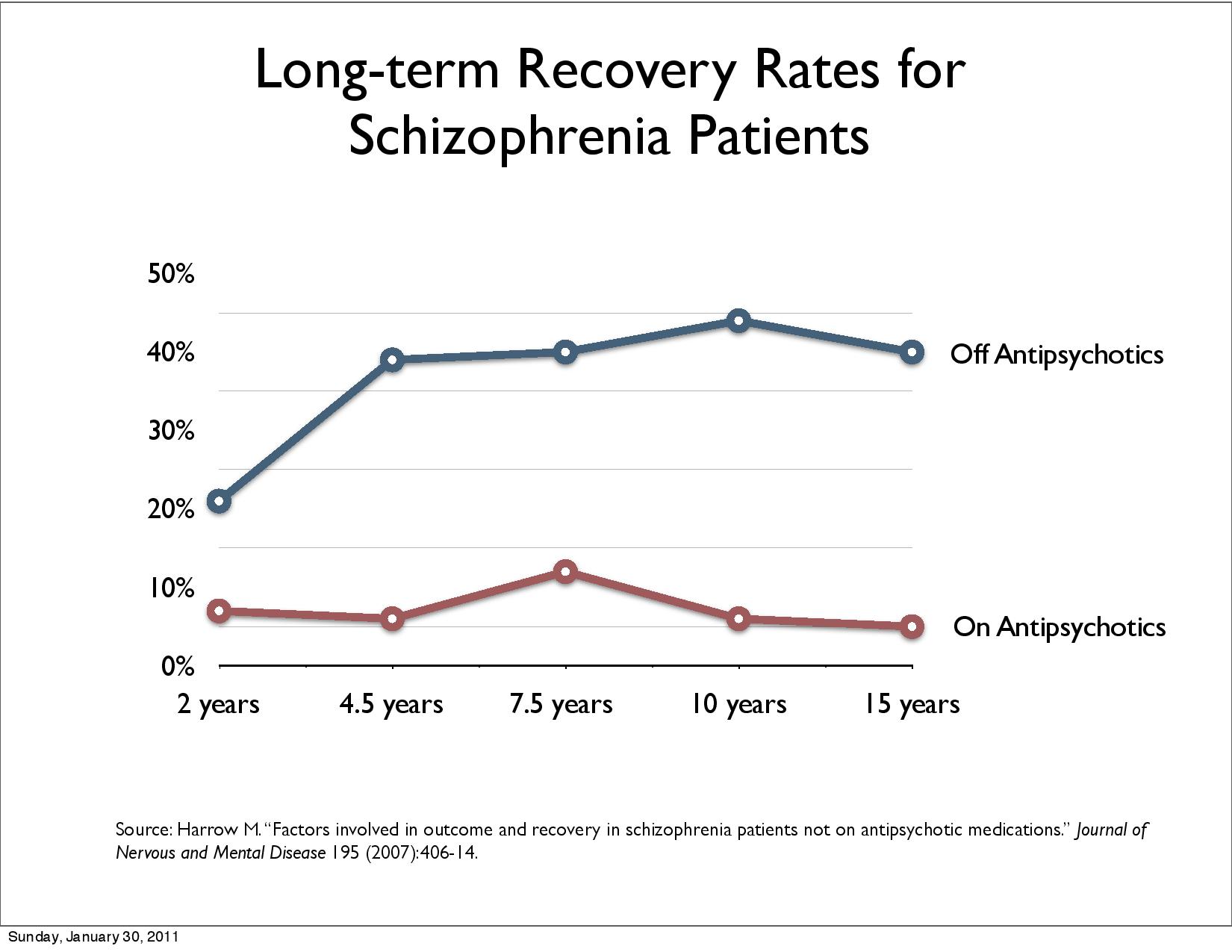
Der påfallende bevis at de som slutter med bruk av "antipsykotika" har bedre langsiktige resultater enn de som holder seg på dem, spesielt når det gjelder funksjonelle resultater (Harrow 2007, Wunderink 2013). Klingberg og Wittorf 2012 konkluderer med at psykosepsychoterapi ikke har et bevisproblem, men et implementeringsproblem.
Pasienter stoler på at helsevesnet har etisk mot til å prøve innovasjoner som dette som kan forbedre dette bildet av dårlige utfall.