| Subject: Det er usikker om antipsykotika oppnår god akutt symptomreduksjon for 9% av pasientene (farmasøytisk effekt). Det finnes ingen evidens for at recovery fremmes |
| From: "Keim, Walter" <keim.walter@gmail.com> |
| Date: 13.03.2022, 19:48 |
| To: "post(at)ungefunksjonshemmede.no" <post@ungefunksjonshemmede.no>, "kontakt(at)psykiskhelsearbeid.no" <kontakt@psykiskhelsearbeid.no> |
| CC: "Siri Espe (Unge Funksjonshemmede)" |
Hei,
jeg ønsker å kommentere: "Legemidler, både beroligende
medisiner og antipsykotika er til hjelp for mange." på
siden: https://mentalhelseungdom.no/psykisk-helse/psykose/
som angis å komme fra psykisk helse.
Spørsmål er hvor mange blir hjulpet og med hva? Hjelper det
tilfriskning (recovery)?
Dette blir utførlig dokumentert i "Gjør informert samtykke for nevroleptika gyldig" og utkast til et foredraget om samme tema.
Helsenorge.no ordlegger seg slik om virkningen: "Behandling med legemidler kan ta bort eller dempe symptomene."
FHI direktør ordlegger seg slik: «(D)e første antipsykotika ble utviklet for omtrent 60 år siden. Troen på disse legemidlene var da så stor at det ikke ble utført en eneste randomisert studie der en gruppe pasienter ikke brukte antipsykotika. Det finnes fremdeles ingen slike studier...Hvis man slutter brått med antipsykotika, er faren for tilbakefall stor. Det er vanskelig å fastslå for den enkelte pasient hvorvidt tilbakefallet skyldes abstinens og hva som skyldes bortfall av en mulig beskyttende effekt av antipsykotika.» (Smedslund, Stoltenberg. Tidsskr Nor Legeforen 2018 doi: 10.4045/tidsskr.18.0729)
Dalsbø et al., 2019 konkluderte FHI: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose».
God akutt symptomreduksjon har en farmasøytisk effekt for 9% av pasienter (Leucht et al. 2017) men effekten er usikker da antipsykotikanaive pasienter mangler. Det finnes ingen evidens for langtidsmedisinering utover 3 år (Sohler et al. 2015). Liten usikker effekt og at «94%» (kilder) opplever bivirkninger fører til at «opp til 93%» slutter med nevroleptika.
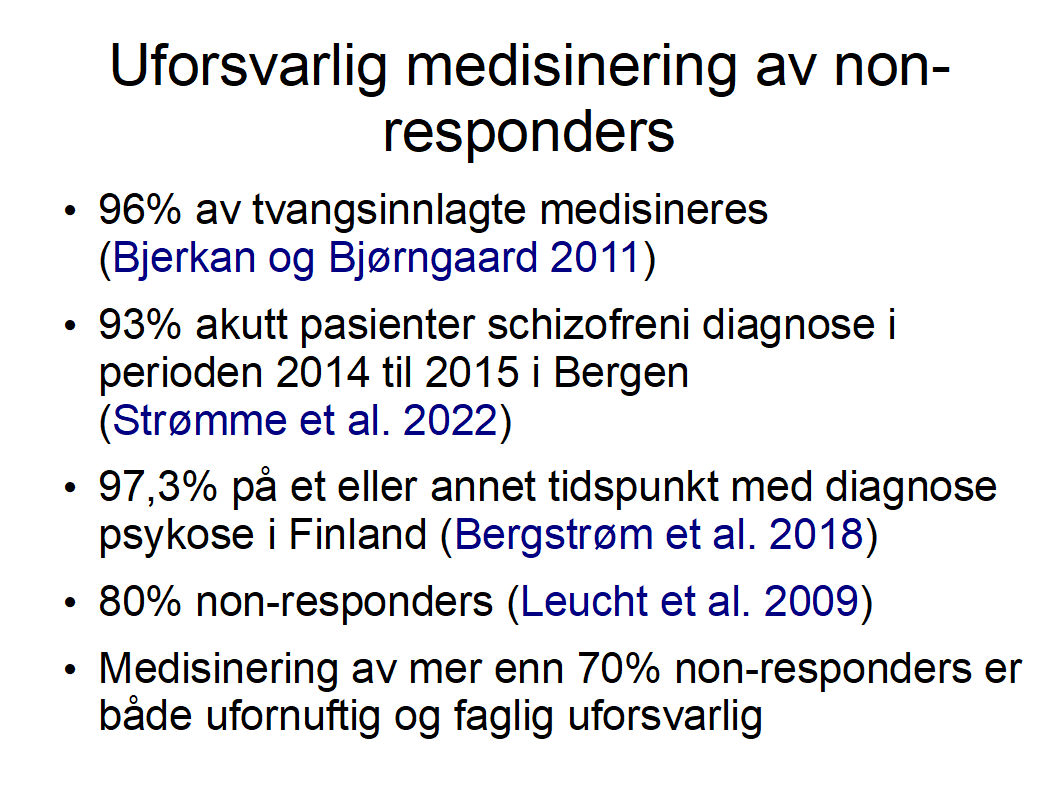
Derfor kan medisineringen av nesten alle bare skje med tvang. 97,3% av pasientene diagnostisert psykose medisineres på et eller annet tidspunkt.i Finland (Bergstrøm et al. 2018). Ifølge Leucht et al. 2009 er 77% av pasientene behandlingsresistente non-responders, dvs. minst 70% blir medisinert uten nytte av medisinen. Det er både ufornuftig og faglig uforsvarlig. Feiloppfatningen at det er uetisk ikke gi antipsykotika legitimerer denne overmedisineringen
«The United Nations Special Rapporteur on the right to health Mr. Pūras has called for «World needs “revolution” in mental health care». “There is now unequivocal evidence of the failures of a system that relies too heavily on the biomedical model of mental health services, including the front-line and excessive use of psychotropic medicines, and yet these models persist”. Johannessen et al. 2021: "we must realize that today’s drugs for the most serious mental disorders are not as effective as one might hope".
Recovery er målet i opptrappingsplanen og prinsipp for god praksis i retningslinjene. Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2009 PORT Treatment Recommendations). Tvert imot:: «Nedtrapping og seponering av psykofarmaka kan ha gjort pasientene mer tilgjengelige for psykoterapeutiske intervensjoner, slik at de fikk større utbytte av behandlingen.»
WHO har 10. juni 2021 foreslått tvangsfrie tjenester som Open dialogue, Basal eksponeringsterapi og Heidenheim klinikk. Opphør av nåværende behandling med tvangsmedisinering fremmer et paradigmeskifte fra trosbasert helseskadelige overmedisinering til kunnskapsbaserte helseskapende anbefalinger av WHO og FN. Implementering av WHOs anbefalinger kunne muligens ha potensial at 4 ganger så mange pasienter behandles.
96% av pasientene under tvang medisineres (Bjerkan og Bjørngaard 2011). Ifølge Leucht et al. 2009 er 80% av pasientene behandlingsresistente non-responders, dvs. minst 70% blir medisinert uten nytte av medisinen. Det er både ufornuftig og faglig uforsvarlig, da bivirkningene dermed ignoreres og mange blir kronisk syke. Feiloppfatningen at det er uetisk ikke gi antipsykotika legitimerer denne overmedisineringen.
I «Som dag og natt? Om forskjellen i
forståelse mellom misfornøyde brukere og ansatte.» (AFI-notat
9/2011) kommer det
fram at «Pasientene og personalet har ulikt syn på om medisiner
er nødvendig. En av de mest fremtreende forskjellene mellom
pasienter og personalet er synet på bruk av tvang.». Det viser
seg at forskning
støtter pasientene.
Jeg håper derfor at dere oppdaterer informasjonen.
Mvh
-- -- Walter Keim Netizen: http://walter.keim.googlepages.com Case Keim Against Germany: No Right to Information Law in Bavaria: https://t.co/krZaa1Jyok http://wkeim.bplaced.net/files/enforce_access_to_information.html Paradigm shift: Can Open dialogue achieve multiplied recovery rate, reduce schizophrenia per year and halve disability allowance/sickness? http://wkeim.bplaced.net/files/recovery-en.html Pasientenes erfaringer med fravær av beskyttelse mot helseskadelig behandling, menneskerettigheter, demokrati og rettssikkerhet http://wkeim.bplaced.net/files/pasienterfaringer.html Urgent Appeal to Norway by UN Working Group on Arbitrary Detention: ‘Discontinue forced treatment/hospitalization immediately’ https://spcommreports.ohchr.org/TMResultsBase/DownLoadPublicCommunicationFile?gId=22955 Call to Abolish Forced Psychiatry in Europe: http://wkeim.bplaced.net/files/stop-torture-europe.html
PS: NHI skriver om effekten av antipsykotisk behandling: "Mange pasienter opplever vesentlig bedring etter ca. seks ukers behandling"