Åpent brev til Jan Olav
Johannessen, Tor Ketil Larsen, Wenche ten Velden Hegelstad, Inge Joa,
Erik Johnsen, Rune Kroken, Else Marie Løberg, Ingrid Melle, Jan Ivar
Røssberg, Petter Andreas Ringen, Kristin Lie Romm,
Kopi: TIPS,
Helsedepartement, Helsedirektorat, pasientorganisasjoner
I «På tide med en nasjonal strategi for psykoselidelse» tar 11 psykiatere til orde («Ta grep Høie») for en nasjonal strategi for tidlig behandling for psykoselidelser da «sjansene for å bli helt frisk øker faktisk to–tre ganger hvis man kommer tidlig til med optimal behandling.»
Det påstås at «Gjennom norsk forskning de siste 25 årene er det påvist at man kan forbedre prognosen for personer med psykoselidelser ved tidlig oppdagelse og behandling, ved å redusere varighet av ubehandlet psykose...Schizofreni, som er den alvorligste typen av psykoser, trenger ikke lenger å bety et kronisk forløp med dårlig livskvalitet...Mindre symptomer og kortere total psykosevarighet fører også til mindre tvangsbruk og mindre bruk av medikamenter.»
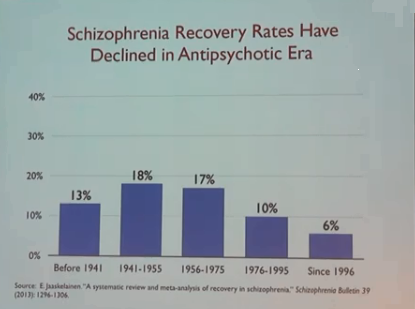
Bjornestad, Jone et al. 2017 der 10 psykiaterne fant i “Antipsychotic treatment: experiences of fully recovered service users”: “(b)etween 8.1 and 20% of service users with FEP achieve clinical recovery (Jaaskelainen et al., 2013)”. Faktum er altså at recovery rater med standard behandling forverret seg i løpet av årene: «17.7% in studies between 1941 and 1955, 16.9% in 1956–1975, 9.9% in 1976–1995, and 6.0% in studies after 1996» ifølge Jaaskelainen et al. 2013. Psykiaternes egne faglige publikasjoner motbeviser påstander om at antipsykotika innledet en «revolusjon i behandlingen» som ble brukt i polemikken mot medisinfri behandling.
Registerstudier i USA og i Norge som omfatter alle viser noe annet nemlig ingen forbedring når det gjelder reinnleggelse: Odegard, O. “Pattern of discharge from Norwegian psychiatric hospitals before and after the introduction of the psychotropic drugs.” MCWALTER et al. 1961 rapporterer det samme for Skottland. Medisinering av alle etter TIPS oppskrift øker reinnlegelse. I de tre tiårene fra 1950-tallet til 1980-tallet ble selvmord i psykiatriske sykehus tidoblet i Norge (Retterstøl 1988). Dette bidra til at psykiatriske pasienter har ca. 25 år kortere levetid. 2019 er dødeligheten i Norge for denne pasientgruppen 3 ganger så stor som i Finland. Pasientene ønsker å bli frisk dvs. recovery men ble dårligere etter antipsykotika kom.
Det er altså ikke blitt bedre i antipsykotikas tidsalder men verre, et «disaster area in healthcare». Denne historien blir ikke fortalt.
Psykiatrien har i 20 år sabotert en tverrpolitisk vilje å redusere tvang. Tvangen gikk opp og er på topp i Europa. Sivilombudsmannen har i uttalelse 21.1.2019 (2017/3156) funnet at tvangsmedisienering som har foregått i årtier er ulovlig. Special Rapporteur on Torture Juan E Méndez har bannlyst tvangsbehandling. Brukerorganisashinen Hvite ørn skrev: «Vent med nasjonal satsing på tidlig behandling av psykose» og ønsket at først «må retningslinjene for psykoselidelser bli revidert og nye tilnærminger må legges til.»
At TIPS studien viste økning i reinnlegelser ble underslått i sammenfatningen av den kvasieksperimentell studien som er en av skjevhetene og manipulasjonene for å opprettholde myten om antipsykotikas revolusjonære nytte. Det dårligere utfallet i selvstendig livsopphold blir heller ikke rapportert. Derimot har Open dialogue vist at uføretrygding, reinnleggelse og pasienter under behandling halveres i en registerstudie av alle pasienter i Finland som dermed unngår mange av TIPS studien sine svakheter og skjevheter.
Innhold
TIPS tidlig intervensjon er ikke løsningen men en del av problemet 2
Aldri uforsvarlig å ikke gi medikamenter: 3
Sammenfatning/oppsummering av forskningen som er opptatt av symptomreduksjon 4
Pasienter ønsker ikke overmedisinering 4
Erfaringsdata av recovery 5
Oversikt symptomreduksjon medisinfri: kilder, årstall og effekter 6
FN sin spesialrapportør for rett til helse etterlyser radikalt forandring 7
Psykiatriens myter 7
Konklusjon 8
Hegelstad og kolleger (2012) rapporterer de 10-årige oppfølgingsresultatene til et eksperiment som sammenlignet psykotiske symptomer, remisjon / recovery og funksjonsindikatorer mellom to geografiske lokasjoner. Det ene området ble utsatt for et folkehelseintervensjon som skulle redusere varigheten av ubehandlet psykose (DUP) - området for tidlig deteksjon (ED), mens det andre stedet la normale påvisningsprosedyrer på plass (no-ED). Det ble antydet at det ikke var relevante forskjeller i mottatt behandling eller populasjoner som ble dekket på hvert sted. Folkehelseintervensjonen inkluderte reklame; oppsøking til skoler og leger for primæromsorg for å utdanne publikum om advarselstegn for psykotisk sykdom; og team for tidlig oppdagelse som raskt ville delta på personer identifisert som muligens har en psykotisk sykdom.
Den opprinnelige studien ble konstruert som svar på en etablert sammenheng mellom lengre DUP og dårligere utfall ved psykotisk sykdom. Det kvasi-eksperimentelle designet var ment å teste hypotesen om at en lengre DUP forårsaker et dårligere resultat. En alternativ hypotese er at et snikende utbrudd av psykotisk sykdom er assosiert både med en lengre DUP på grunn av fravær av prominente hallusinasjoner / vrangforestillinger, og med et dårligere utfall, da negative symptomer er mindre responsive på behandlingen. DUP var 16 uker i ingen-ED-området og 5 uker i ED-området.
Hegelstad og kollegers rapport om data ser ut til å involvere seg i prosessene med selektiv rapporteringsskjevhet og spinn som definert av Vera-Badillo et al (2013; journal club artikkel 13/02/13):
Etter 10 års oppfølging er alle kliniske og funksjonelle tiltak i den opprinnelige studien ikke signifikant forskjellige (og ett tiltak er verre for behandlingsgruppen). Til tross for dette hevder forfatterne i sammendraget å ha vist at tidligere påvisning av psykose har redusert underskudd og forbedret funksjon. De baserer denne konklusjonen på et helt nytt tiltak kalt “recovery”, som ikke ble vurdert ved grunnlinjen, 1 år eller 5-årig oppfølging, og som ser ut til å være en uttrykk for yrkesutbyttet, i seg selv ikke vesentlig forskjellig ved fem- års oppfølging.
De undersøker ikke den opprinnelige hypotesen, om at lengre DUP forårsaker et dårligere resultat, til tross for rapportering om en logistisk regresjon som ikke viser noen sammenheng mellom DUP og utfall.
De vurderer ikke den alternative hypotesen, som dukket opp spontant før den ble presentert, at den intense innsatsen for å identifisere pasienter med psykose også kan ta utvalg selektivt og rekruttere en mindre berørt gruppe mennesker.
De rapporterer ikke sykehusinnleggelse, til tross for at dette tiltaket er betydelig verre for ED-pasienter ved fem års oppfølging (antyder at tidlig oppdagelse faktisk forårsaket et dårligere resultat)
De diskuterer bare det formodentlig bedre resultatet av klinisk recovery i ED-gruppen, uten å diskutere det relativt dårligere utfallet i selvstendig livsopphold for ED-gruppen
De antyder at de ikke-signifikante resultatene kan skyldes selektiv utmattelse av relativt høyere fungerende pasienter fra ED-gruppen, men diskuterer ikke det faktum at det var en selektiv utmattelse av pasienter med lengre DUP fra ED-gruppen, og ikke fra gruppen uten ED. Hvis lenger DUP er en årsaksmekanisme, vil dette forbedre de målte resultatene til ED-pasientene.
TIPS prosjektet manipulerer og rapporterer sine egne resultater feil for å opprettholde myten om antipsykotikas effektivitet. Alle medisineres i begynnelsen og 70% på slutten, dvs. bruker den nåværende overmedisineringen av for mange til for lang tid og reinnleggelse øker. TIPS ser på klinisk recovery som ikke var planlagt i begynnelsen av prosjektet.
Mortimer, Ann, and Timothy Brown. (2015) “Early Intervention in Psychosis: Another Triumph of Hope over Experience?” viser i en undersøkelse at tidlig intervensjon ikke har levd opp til lovnadene å forebygge alvorligere utbrudd av schizofreni.
Open dialogue bruker vesentlig mindre medisinering og gjennomførte en registerstudie av alle pasienter i Finland som er vitenskapelig sett mer solid og ser på pasienter under behandling, sykdom og uføretrygding.
Tomi Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. 97,3 % av CG gruppen får nevroleptika på et eller annet tidspunkt. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD.
Behandlere har klart å lure seg selv at å medisienere alle er bra men det store flertall av pasientene slutter med piller pga. liten effekt å plagsomme bivirkninger, hvis ikke tvangsmedisinering hinder dem.
Man kan ikke si at det er gått bedre for mennesker med psykiske lidelser etter at medisinene kom. Jeg mener at det aldri er uforsvarlig å ikke gi medikamenter, selv i situasjoner hvor det ut fra en faglig vurdering kan være rimelig å anbefale bruk av medikamenter. I dette bildet er det på tide at det kommer slike tilbud, sånn at brukerne har valgmuligheter, sier Magnus Hald
Heidenheim Klinik für Psychiatrie Psychotherapie und Psychosomatik har sluttet med tvangsmedisinering (1) og praktiserer følgende: «Pasienter som nekter medisinering for sin mentale sykdom under opphold i vår klinikk forblir ikke "ubehandlet", men har tilgang til hele det terapeutiske program inkludert peer-to-peer-rådgivning. Denne kan også gjennomføres sammen med de pårørende.» Her trengs ingen medisinfri avdeling fordi alle som nekter medisinering får muligheter for medisindri behandling uten å måtte frykte tvangsmedisinering. I Norge blir 9% av pasientene tvangsmedisinert i Heidenheim 0,03% som viser at tvangsmedisinering er unødvendig (1). 63 % av pasientene med schizofreni angitt som hoveddiagnose i Norge mottok tvangsmedisinering dvs. tvangsbehandling (phvl §4-4) (Helsedirektoratet 2011). I den tyske delstat Baden-Württemberg er det 0,7% av pasientene som blir tvangsmedisinert. Setter man nivået i den tyske delstat Baden-Württemberg til 100% og det som er «strengt nødvendig» (Ot. prp nr 11 (1998-99) så er tvangsmedisinering i Norge er 13 doblet dvs. 1285% høyere i antall pasienter sammenliknet med den tyske delstat Baden-Württemberg. «The concept of ‘medical necessity’ behind non-consensual placement and treatment falls short of scientific evidence and sound criteria. The legacy of the use of force in psychiatry is against the principle ‘primum non nocere’ (first do no harm) and should no more be accepted. (The United Nations Special Rapporteurs on the rights of persons with disabilities, Catalina Devandas-Aguilar, and on the right to health, Dainius Pûras:, 10.10.15).
Hva viser kontrollerte studier og annen forskning? (3):
Leucht 2017: Symptomreduksjon «god» effekt for 9% av pasientene for akutt psykose
Hvordan manipulerer psykiatrien resultatet? Placeboeffekt er tilføyet og minimal effekt som ikke er klinisk relevant er brukt
Bivirkninger for 94% av pasientene
Opp til 93% av pasientene slutter
Behandlere: Nødvendig at piller tas, pasienter er vanskelig og mangler innsikt
Det finnes ingen evidens for langtidsmedisinering utover 3 år, dvs. psykiatrien har i 60 år drevet et uetisk, eksperimentell sjansespill
Erfaringsdata, observasjonsstudier og registerstudier viser at recovery blir svekket på lang sikt
Noen av følgene av undersøkelsene er:
FNs spesialrapportør på rett på helse Dr. Dainius Pūras, etterlyser radikale endringer i behandlingen i psykisk helsefeltet (se MadinNorway.org). Dagens praksis, med biomedisinsk tenking og overdreven bruk av psykofarmaka, er mislykket
Overlege Dr. Martin Zinkler i Heidenheim Klinik für Psychiatrie Psychotherapie und Psychosomatik har sluttet med tvangsmedisinering og alle som ønsker det får medisinfri behandling (1,2)
Urgent Appeal to Norway to discontinue forced treatment and hospitalization immediately by the UN Working Group on Arbitrary Detention, the UN Special Rapporteur on CRPD and the UN Special Rapporteur on the Right to Health dated 30. January 2017 (ref. UA Norway 1/2017)
Riktignok har psykiaterne klar å lure seg selv at det er riktig å tilby alle nevroleptika og å medisinere nesten alle, men pasientene som opplever at bivirkningene er verre enn gevinsten ønske ikke den nåværende overmedisinering (Bergstrøm et al 2018: 97% av psykose diagnostiserte blir medisinert)
«Pasientene og personalet har ulikt syn på om medisiner er nødvendig. Et av stridstemaene mellom pasientene og de ansatte er om medisiner er en nødvendig del av behandlingen. Som regel mener personalet at en pasient må bruke nevroleptika, mens pasienten selv ikke ønsker det.» (Erfaringskompetanse.no 2012:3. Tvang i psykisk helsevern. Ansatte og misfornøyde brukeres ulike oppfatninger).
«Brukerne påpeker at de trenger omsorg og aktiviteter fremfor medisiner.» («BRUKER SPØR BRUKER» Delrapport I til sluttrapport for Prosjekt Kvalitetsforbedring gjennom brukererfaring).
Medikamentfri psykiatrisk behandling – hva mener pasientene? konkluderer: 52 av 100 pasienter innlagt i psykiatrisk institusjon ville ha ønsket et medikamentfritt behandlingstilbud dersom det fantes. Andelen som ville ha ønsket et medikamentfritt behandlingstilbud, var høyest blant pasienter innlagt etter tvungen hjemmel og blant pasienter som opplevde dårlig effekt av psykofarmaka.
Ulovlig tvangsmedisinering over årtier har støttet opp om unødvendig overmedisinering og ble forsøkt legitimert av Npf.
Alternativet Open dialogue med mer enn halvparten behandlet medisinfri og medisinfrie sengeposter ble betegnet som «udokumenterte behandlingsformer».
I motsetning til det den psykiatriske maktelite gir inntrykk av er mer enn 90% av fagfolk som driver medikamentfri behandling i Helse Bergen positiv innstilt (Medikamentfrie behandlingsforløp for personer med psykoselidelser 2019. ERFARINGER FRA PILOTPROSJEKTET I HELSE BERGEN AV PROSJEKTLEDER LEIF ARVID ØVERNES).
Hvite Ørn utarbeidet: Psykose fra erfarers ståsted som er laget av medlemmer i Hvite Ørn med egen psykoseerfaring. I «Hva handler psykiatrien om?» beskrives Nils Kristian Sundby erfaringer. Det slett ikke er sikkert at en psykotisk person bør møtes med den holdning at det for enhver pris er om å gjøre å stoppe psykosen – for eksempel med psykofarmaka. Tvert imot: Det å få gjennomleve en psykose, i et forståelsesfullt og faglig kompetent miljø, kan være av største viktighet for vedkommende. Av og til kan det være grunn til å vurdere psykosens inntreden som noe direkte positivt – som et mulig gjennombrudd til noe bedre enn det gamle nevrotiske livsmønster.
Det foregår et skifte av oppmerksomheten fra symptomer over til recovery. Det er politikk på nasjonalt nivå i mange stater og i Norge fremmet med opptrappingsplanen. Ifølge Nasjonale retningslinjer for psykoselidelser bør «Ressurser og bedringsprosess hos den enkelte (...) tillegges stor vekt når en prioriterer behandling og oppfølging, jf. Recoveryorientert praksis.» Forsiktigere medisinering med mindre doser til færre pasienter blir mainstrean.
I lys av manglende evidens for vedlikeholdsbehandling over mer enn 3 år blir naturalistiske studier, registerstudier og kohortsstudier om langtidsbehandling interessant.
Harrow,
M. & Jobe, T.H. (2012), Harrow et al 2014 langtidsstudie
viser at pasienter med diagnose schizofreni underlagt medikamentfrie
behandling klarer seg bedre i det lange løp dvs. 50%
ble vesentlig bedre (høyere «recovery rate») etter 15 år
sammenlignet med 5%.
Wunderinks
randomiserte studie replikerte resultatene. Etter 7 år oppnår
40.4% recovery uten og 17.6% med nevroleptika.
Harrow,
M. & Jobe, T.H. (2017) konkluder
i “A 20-Year multi-followup longitudinal study assessing whether
antipsychotic medications contribute to work functioning in
schizophrenia”:
“Negative evidence on the long-term efficacy of antipsychotics have emerged from our own longitudinal studies and the longitudinal studies of Wunderink, of Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study, by data from the Danish OPUS trials (Wils et al 2017) the study of Lincoln and Jung in Germany, and the studies of Bland in Canada,” (Bland R. C. and Orn H. (1978): 14-year outcome in early schizophrenia; Acta. Psychiatrica Scandinavica 58,327-338) the authors write. “These longitudinal studies have not shown positive effects for patients with schizophrenia prescribed antipsychotic for prolonged periods. In addition to the results indicating the rarity of periods of complete recovery for patients with schizophrenia prescribed antipsychotics for prolonged intervals, our research has indicated a significantly higher rate of periods of recovery for patients with schizophrenia who have gone off antipsychotics for prolonged intervals.”
Harrow, M. & Jobe, T.H. (2018) :
Wunderink et al in the Netherlands, our own Chicago Followup Study, the Suffolk County study of Kotov et al in the US, and the long-term data provided by the Danish OPUS trial, the AESOP-10 study in England, the Finnish Birth Cohort Study, the Alberta Hospital Follow-Up Study in Western Canada, and the international follow-up study by Harrison et al are research programs included samples studied from 7 to 20 years. Unlike short-term studies, none of them showed positive long-term results.
Nevroleptika for færre pasienter over kortere tid og med minimale doser fremmer recovery. Tomi Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD. Denne registerstudie beskriver fakta/realitet i Finland. Drastisk reduksjon av nevroleptika bruken gir bedre behandlingsresultater. Åpner medisinfri behandling for bedre recovery? (4)
Ca. 60 medisinfrie sengeposter av ca. 4000 senger totalt øker antipsykotikafri behandling av psykose bare litt. Men polemikken mot medisinfrie senger rammer all medisinfri behandling.
Symptomer måles i Positive and Negative Syndrome Scale (PANSS). NNT er number to treat, dvs. hvor mange pasienter som må behandles for å hjelpe en
|
kilde |
symptomreduksjon eller annen respons |
effektstørrelse % |
effektstørrelse NNT |
|
Leucht et al. 2017, nevroleptika |
«god respons» 50% |
9% |
NNT=11 |
|
Fiona Pharoah et al., 2010, familieterapi |
relapse events and hospitalisations |
|
NNT=7 |
|
Irene Bighelli et al., 2018, kognitiv terapi |
«minimal respons» 20% |
44,5% |
|
|
Irene Bighelli et al., 2018, kognitiv terapi |
«god respons» 50% |
13,2% |
|
|
Morrison et al. 2012, kognitiv terapi |
«god respons» 50% |
50% |
NNT=2 |
|
Paul M. Grant et al 2017, CT-R kognitiv terapi |
20% CT-R Compared to TAU |
|
Negativ: NNT= 4,4 |
|
reinnleggelse |
|
NNT=2.9 |
|
|
Haram et al. 2018, Psycho-therapy, dialog therapy |
20% Global Assessment of Functioning (GAF-S) |
|
NNT=1.35 (GAF-S) |
Men man var så overbevist over nevroleptikas fortreffelighet at studier/forsøk uten medisinering ble ansett uetisk. John R Bola. 2005 (Medication-Free Research in Early Episode Schizophrenia: Evidence of Long-Term Harm?) fant 7 studier derav 4 randomisert. Effektene taler for å oppheve bannlysing av forsøk uten medisinering. En av disse studie Rappaport et al. 1978 fant at umedisinerte klarte seg bedre, bl. a. når det gjelder reinnleggelse: NNH 2.9 (NNH= number need to harm). Lengden av studien var 3 år.
For kognitiv terapi en metaanalyse med 33 studier til sammenlikning: Irene Bighelli et al., December 2018: Response rates in patients with schizophrenia and positive symptoms receiving cognitive behavioural therapy. «Results. On average, 44.5 and 13.2% of the patients reached a 20% (minimally improved) and 50% (much improved) reduction of overall symptoms. Similarly, 52.9 and 24.8% of the patients reached a 20%/50% reduction of positive symptoms.» Det finnes mer forskning som støtter kognitiv terapi: Jauhar et al. 2019 og Daniela Polese et al. 2019 inneholder flere studier og sammenlikner effekter.
FHI har bare funnet 5 studier med antipsykotikanaive pasienter. I «Nytteverdien av behandling for voksne med primær psykose: dokumentasjonsgrunnlag for samvalgsverktøy» (Dalsbø et al., 2019, FHI) ble det derfor konkludert: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose». FHI direktøren har 5.11.18 ordlagt seg slik: «Vi hevder for øvrig ikke i rapporten vår at antipsykotika er effektivt på kort sikt» pga. at studiene ikke gjennomført med antipsykotikanaive pasienter.«Vi kjenner ikke til at det i løpet av mer enn 60 år med antipsykotika er gjort en eneste placebo-kontrollert randomisert studie av antipsykotikanaive pasienter med førstegangspsykose.»
Retningslinjene informerer om «det i en del situasjoner er nødvendig og riktig å bruke tvang». De tyske retningslinjene (S3-Leitlinie Schizophrenie, 15.3.19) har Morrisen et al. 2014 med som referanse 519 og anbefaler derfor kognitiv adferdsterapi (Kognitive Verhaltenstherapie, KVT) for alle anbefaling (Empfehlung) 36, 55, 60, 61 og når antipsykotika blir avvist anbefaling 65.
I 2017 kom FNs spesialrapportør for rett på helse, Dr. Dainius Pūras, med rapporten “Report of the Special Rapporteur on the right of everyone to the enjoyment of the highest attainable standard of physical and mental health”, til Menneskerettighetsrådet. Det etterlyses en revolusjon dvs. radikale endringer i behandlingen i psykisk helsefeltet. Dagens praksis, med biomedisinsk tenking og overdreven bruk av psykofarmaka, er mislykka (2).
Dei tre største hindera for reform er:
den dominerande biomedisinske tilnærminga,
maktubalansar; legen bestemmer einsidig kva behandling som er best for mennesket som søker hjelp, og
feil og manglar, både i kunnskapsgrunnlag og forsking, med tette band til legemiddelindustrien.
Det må til et skifte, til ei mer heilhetlig, human tilnærming, der det blir sett til andre stader i verda: der mennesket kan bli og blir friske, selv av de mest alvorlege psykiske helsetilstandene, og kan leve sitt liv rikt og til det fulle deretter.
Psykiatrien går ut ifra en kunnskapsresistent myte at det er uetisk å behandle schizofrenei/psykose uten antipsykotika pga. antipsykotika sees som «revolusjon i behandlingen» der «det store flertall» hjelpes. Derfor mangler antipsykotikanaive studier (Bola et al. 2011), alle tilbys antipsykotika og nesten alle blir medisinert. Det er få studier om medisinfri behandling. Forskning viser at lavere doser til færre pasienter over kortere tid fremmer pasienthelse. I 'Dødelig psykiatri og organiseret benægtelse' (2015) skriver P. Gøtzsche: "Jeg mener, vi kan reducere vort nuværende forbrug af psykofarmaka med 98 % og samtidig forbedre folks mentale sundhed og overlevelse...Psykofarmaka er så skadelige, at de dræber over en halv million mennesker hvert år i USA og Europa blandt personer, der er mindst 65 år gamle. Det gør psykofarmaka til den tredjehyppigste dødsårsag efter hjertesygdomme og cancer." Ulovlig tvangsmedisinering uten tilstrekkelig kunnskapsgrunnlag støtter opp om overmedisineringen.
Psykiatrien har en kunnskapsresistent forestilling at det «tilbakefall» etter seponering skyldes at sykdom kommer tilbake. Dermed blir seponeringseffekter utelukket og det oppfattes ikke at det er feil å medisinere alle.
Pasientene deler ikke psykiatriens vrangforestillinger om at alle må medisineres og mer enn to tredjedeler (CATIE 72 %) slutter pga. bivirkninger og manglende positiv virkning. Kunnskapssenteret rapporterer i «Effekt og sikkerhet av første- og annengenerasjons antipsykotika ved schizofreni hos voksne. Rapport 8–2009» side 76: «Pasienter som behandles med antipsykotika har vist å ha stort frafall fra behandlingen (39). ... Størrelsen på frafall er rapportert opptil 93 % i de inkluderte studiene. Det er et problem at pasienter som trenger et legemiddel slutter å ta dette... På grunn av sykdommen er mange ofte mistenksomme og skeptiske til behandlingen.»
Langtidsmedisinering med nevroleptika uten evidens var et eksperimentell, uetisk sjansespill med pasienters helse i 60 år. Bergstrøm et al. 2018 falsifiserer denne behandlingsmetoden med en registerstudie som omfatter et helt årgang i Finland. At uføretrygding, reinnleggelse og pasienter under behandling halveres med mindre bruk av nevroleptika viser at pasienters helse skades med TAU.
Professor of Psychiatry Emeritus Scott Waterman, M.D., M.A. sammenfatter sine erfaringer i Why I Am Not a Psychiatrist, 2019 slik:
As the story of the systematically exaggerated efficacy, along with underplayed (not to mention actively hidden) risks of various pharmacotherapies unfolded, one conclusion became inescapable: massive conflicts of interest between the profession and the pharmaceutical industry had rendered psychiatry a case study in institutional corruption.
Helseskaden av dobbel uføretrygding og pasienter under behandling er dyrt og koster mye. Ville forskningsbasert bruk bedre helsen og frigjøre 4 milliarder kr. per år for å behandle dobbelt så mange?
Psykiatriens maktelite skjuler seg her bak påstander om å være forskningsbasert men forsøker med historieforfalskning, kunnskapsresistens og utnyttelse av falsk akademisk autoritet å opprettholde en helseskadelig overmedisinering og paradigme. Pasienter ønsker ikke overmedisinering og et stort flertall slutter hvis de ikke er under tvang. «Open dialogue», Heidenheim sykehus og overlege Magnus Hald er del av den ordinære helsetjeneste og respekterer pasientenes valg. Loven, menneskerettigheten, evidens og prinsippet «do no harm» settes tilside for å forsvare ulovlig menneskerettskrenkende tvangsmedisinering som støtter opp under den av pasientene uønskete overmedisinering. I TIPS studien ble alle medisinert i begynnelsen og 70% på slutten. Studien har mange svakheter. Bergstrøm et al 2018 viser i en registerstudie at drastisk reduksjon av medisineringen korrelerer med at uføretrygding, reinnleggelse og pasienter under behandling halveres. I kontekst av nødvendige forbedringer er det konterrevolusjoær av psykiatriens maktelite.
Rindal, 17.1.2020
Referanser:
Responding to Crises - Alternatives to Hospital: Martin Zinkler, Kliniken Landkreis Heidenheim gGmbH, Trieste 23rd Sept 2019: http://www.triestementalhealth.org/wp-content/uploads/2019/10/Zinkler.pdf shows that it is possible to avoid forced drugging without increasing isolation, seclusion and restraint.
Dr. Dainius Pūras, etterlyser radikale endringer i behandlingen i psykisk helsefeltet: https://madinnorway.org/2019/11/psykisk-helsefeltet-ma-endrast-radikalt/
Hvor stor er effektene av nevroleptika? http://wkeim.bplaced.net/files/nevroleptika.html
Åpner medikamentfritt behandlingstilbud på sikt et paradigmeskifte som kan realisere recovery slik at schizofreni per år reduseres til en brøkdel, sykdom/uføretrygd reduseres til en tredjedel og recovery flerdobles? http://wkeim.bplaced.net/files/medikamentfri.html