«The
selected sample recruited to this study, psychosocial treatment alone
was not inferior to psychosocial treatment plus antipsychotic
medication» Francey
et al. 2020
Rethinking
Antipsychotics Recovery Rates and Long-term Outcomes for Unmedicated
Patients with Schizophrenia Spectrum Disorders (pdf):
video Robert
Whitaker, February 2017
Walter Keim, pensjonert høgskolelektor
Almbergskleiva 64
6657 Rindal, 20.2.2021
Åpent brev til Holte HH, Austvoll-Dahlgren A, Straumann GH, Else-Marie Løberg, Roger Hagen. Folkehelseinstituttet (ref. 2017/10483-120), Seksjon for behandlingsforskning (SEB) OUS og Legemiddelverket. Kopi: Helsedepartementet, Helsedirektoratet
Rapport «Psykososial behandling med eller uten bruk av antipsykotika for pasienter med aktiv psykose, en systematisk oversikt» ISBN 978‐82‐8082‐869‐9 utelukker undersøkelse av effekt av bare psykososial behandling men konkluderer feil med «Effektene av antipsykotikafri behandling for personer med aktiv psykose er derfor usikker.»
Dette foreslås rettet til "effekt av psykososial behandling uten bruk av antipsykotika sammenlignet med psykososial behandling" er usikker. Dette ble gjort riktig når det gjelder fysik aktivitet; «Vi fant ingen relevante studier. Vi vet derfor ikke om fysisk aktivitet med eller uten antipsykotika er mest effektivt.»
Påstanden at medisinfri behandling reiser etiske problemstillingen pga. påstått manglende evidens må fjernes.
Retningslinjene for psykosebehandling anbefaler kognitiv atferdsterapi som «bør tilbys alle» med samme høyeste kunnskapsgrunnlag som nevroleptika som del av «et individuell tilpasset behandlingsopplegg».
Jan Ivar Røssberg siterer 19.5.18 FHI rapport med «For mer alvorlige psykiske lidelser, som for eksempel psykose, har vi dessverre ikke noen dokumentasjon på behandling uten bruk av medikamenter.» i Stavanger Aftenblad.
I polemikken mot medisinfri behandling utnyttes og brukes FHIs feilslutning på bekostning av pasientenes valgfrihet. Bare 9% av pasientene oppnår akutt god symptomreduksjon pga. nevroleptika mens 94% opplever bivirkninger. Derfor slutter opp til 93% av pasientene med antipsykotika. Med hjelp av tvangsmedisinering får psykiatrien medisinert nesten alle dvs. 97,3% ifølge Bergstrøm et al. 2018. Tvangsmedisinering legitimeres med overdriven effekt av antipsykotika og benektelsen av effekt av medisinfri behandling. For tvangsmedisinering gjelder strenge faglige forsvarlighetskriterier for å oppfylle “Plikt(en) til å forebygge tortur og annen umenneskelig eller nedverdigende behandling”. Erfaringsdata viser at forskningsbasert medisinering av færre pasienter over kortere tid kan fremme pasienters helse som er enda en grunn at det er nødvendig at FHIs feil rettes opp.
Innhold
Psykiatrien forsvarer tvangsmedisinering med fornektelse av evidens av medisinfri behandling 2
Retningslinjene anbefaler kognitiv atferdsterapi 2
Nyeste forskning finner at psykossial behandling er ikke dårligere enn psykososial behandling og antipsykostika 2
Polemisk diskusjon om medisinfri behandling 2
Lav og usikker effekt av nevroleptika 3
Oppsummering symptomreduksjon medisinfri: kilder, årstall og effekter 3
FHI leter så forkjært at evidens for medisinfri ikke oppdages 4
Hvem bestilte oversiktene? 5
Strenge faglige kriterier for å oppfylle plikten til forbygging av tortur 5
Forskningsbasert bruk 6
Erfaringsdata av recovery 6
Nåværende retningslinjer 7
Konklusjon 8
Psykiatrien forsvarer tvangsmedisinering ut ifra en feiloppfatning at «Hos det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet». Videre oppfattes ”Medisinfrie sykehusposter – et kunnskapsløst tiltak”. Forskning støtter ikke påstandene. Tvertimot er vesentlig effekt av antipsykotika liten og usikker. Medisinfri behandling er minst like effektiv. Da mange studier viser bedre effekt for medisinfri behandling er bortfall av tvangsmedisinering helsefremmende. Ovenfor Fylkesmannen forsvarer behandlere tvangsmedisinering med «at personalet ga uttrykk for å ha kommet til «veis ende» med tanke på å oppnå bedring uten hjelp av antipsykotika» (Sivilombudsmannens (SOM) uttalelse 21.1.2019 (2017/3156). Kravet til stor sannsynlighet «frarøver pasienter en mulighet til behandling som kan være av avgjørende betydning for deres bedring» (SOMs uttalelse 18.12.2018 (2017/543)). Fornektelse av effekt av medisinfri behandling berører tvangsmedisinering som må derfor følge strenge faglige kriterier.
Opptrappingsplanen for psykisk helse Ot. Prp. Nr. 11 (1998-1999) var «Departementet (...) av den oppfatning at et strengt faglig forsvarlighetskriterium, ... og et krav om «stor sannsynlighet» for at tvangsbehandlingen ville ha en positiv effekt, ville sikre mot overtredelse av EMK artikkel 3» (forbud mot tortur). Psykiatritjenesten har ignorert lovpålgt reduksjson av tvang i to årtier. Stortinget hat derfor nå stilt skjerpete krav og spørsmålet er nå: Når vil regjeringen følge opp Stortingets anbefalinger mot tortur i fengsler og helsetjeneste? I høringssvaret (NOU 2019:14) tar Sivilombudsmannen opp de menneskerettslige krav med utgangspunkt: “Plikt(en) til å forebygge tortur og annen umenneskelig eller nedverdigende behandling.”
Retningslinjene 8.5.1 Kognitiv atferdsterapi: Kognitiv atferdsterapi ved psykoser bør tilbys alle pasienter som plages med psykosesymptomer, i individuelle forløp med en varighet på minst 15–20 samtaler. Kognitiv atferdsterapi kan benyttes i alle behandlingsfaser. Vurderingen av kunnskapsgrunnlag er på høyeste nivå: Grad A. Nivå 1a. Vitenskapelig belegg dokumenteres. Kunnskapsgrunnlaget er på samme nivå som for antipsykotika.
Motstandere av medisinfri behandling argumenterer at dette gjelder bare for behandling med antipsykotika i tillegg. Mange pasienter forteller å få bare medisinering. Sivilombudsmannens forebyggingsenhet finner at «medikamentell behandling (var) en helt fremtredende del av behandlingen ved avdelingen,og det syntes å være få andre behandlingstilbud» (besøk i Reinsvoll psykiatriske sykehus 27. februar–1. Mars 2018). Francey et al. 2020 viser at psykososial behandling alene er ikke underlegen psykososial behandling med antipsykotika i tillegg.
Nyere forskning besvarer
spørsmålet om medisinfri behandling virker: Francey
et al. 2020: Psychosocial Intervention with or without
Antipsychotic Medication for First Episode Psychosis: A Randomized
Noninferiority Clinical Trial. «The primary outcome was level of
functioning as assessed by the SOFAS at 6 months... The selected
sample recruited to this study, psychosocial treatment alone was not
inferior to psychosocial treatment plus antipsychotic medication»
Morrison
et al. 2020: Antipsychotic medication versus psychological
intervention versus a combination of both in adolescents with
first-episode psychosis (MAPS): a multicentre, three-arm, randomised
controlled pilot and feasibility study. «This trial is the first to
show that a head-to-head clinical trial comparing psychological
intervention, antipsychotics, and their combination is safe in young
people with first-episode psychosis.»
Dette resultatet er veldig overraksende hvis man legger til grunn psykiatriens fortelling at det "store flertallet" har nytte av antipsykotika. Imidlertidig viser forskning at symptomreduksjonen er liten og usikker og det finnes evidens for medisinfri behandling.
I Aftenposten 3.6.16 hadde Jan Ivar Røssberg et innlegg "Det er langt fra sikkert at det riktige er å innføre medisinfritt behandlingstilbud" med påstanden at medisinfri behandling er et eksperiment: "Hadde jeg som forsker satt i gang dette som et prosjekt, ville jeg sannsynligvis fått avslag fra de forskningsetiske komiteer." Dette ble belyst i "Menneskeretts- og evidensbasert perspektiv på medisinfrie tilbud med mål «recovery» (tilfriskning/bedring)"
I 2017 ble den prisbelønte vitenskapsjournalist Robert Whitaker kalt «Donald Trump of Anti-psychiatry» i kontekst av konferansen Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka? Dette dokumenterer hans vitenskapsfientlige holdning.
Hans polemikk rettet seg også mot Folkehelseinstituttets rapport «Langtidsbehandling med antipsykotika hos personer med schizofrenispektrumlidelser: en systematisk oversikt» som ble «erklært fullstendig upubliserbert» da det ble fastslått at evidens for langtidsmedisinering mangler.
Direktøren i FHI har kommentert rapporten slik angående usikkerhat av antipsykotikas effekt:
(D)e første antipsykotika ble utviklet for omtrent 60 år siden. Troen på disse legemidlene var da så stor at det ikke ble utført en eneste randomisert studie der en gruppe pasienter ikke brukte antipsykotika. Det finnes fremdeles ingen slike studier...Hvis man slutter brått med antipsykotika, er faren for tilbakefall stor. Det er vanskelig å fastslå for den enkelte pasient hvorvidt tilbakefallet skyldes abstinens og hva som skyldes bortfall av en mulig beskyttende effekt av antipsykotika Smedslund, Stoltenberg. Tidsskr Nor Legeforen 2018 doi: 10.4045/tidsskr.18.0729.
Angående spørsmål om etikk uttales:
Da effekten av antipsykotika er usikker og evidens for langtidseffekt fraværende er det påkrevet å fjerne påstandene om at medisinfri behandling er uetisk fjernes fra rapporten. Retningslinjene anbefaler i kapitel 8.5.1 Kognitiv atferdsterapi med det høyeste kunnskapsnivå.
Jan Ivar Røssberg siterer 19.5.18 FHI rapport med «For mer alvorlige psykiske lidelser, som for eksempel psykose, har vi dessverre ikke noen dokumentasjon på behandling uten bruk av medikamenter.» i Stavanger Aftenblad.
Ovenfor BBC betegner Jan Ivar Røssberg bevegelsen for medisinfri behandling som ideologipreget og plasserer det i nærheten av antipsykiatri.
Diskusjonen om medisinfri behandling har vært ideologisk preget. Medisinsk redaktør i Tidsskrift for Den norske legeforening Kjetil Slagstad skrev «Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være» (3), Sami Timimi og Peter Gøtzsche (Aftenposten 27.jun.2016 ) pekte på evidens for medisinfri behandling («Medicinfri psykiatri er veldokumenteret og tvangsmedicinering skal afskaffes»). Denne polemikk mot medisinfri behandling er helt ut av proporsjoene for noen få behandlingsplasser ("gigantisk feilgrep", "et eksperiment", sjansespill", en parodi: «Medisinfrie sykehusposter – et kunnskapsløst tiltak» og bygget på myten om antipsykotika som «revolusjon i behandlingen». FHI er ikke vitenskapelig nøytral men argumenterer på sviktende grunnlag og støtter kritikken av dem som fornekter evidens for medisinfri behandling. FHIs rapport leverer et partsinnlegg gjennom oppdragsteksten, valg av studiene, gjennomføring og tolkning.
Jan Ivar Røssberg bruker FHIs rapport at «vi har ikke noen dokumentasjon på behandling uten bruk av medikamenter» FHIs feil støtter opp om Jan Ivar Røssbergs polemikk mot medisinfri behandling. I 2017 ble den prisbelønte vitenskapsjournalist Robert Whitaker kalt «Donald Trump of Anti-psychiatry» i kontekst av konferansen «Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka?» Kan forakt av forskning uttrykkes tydeligere? Polemikken rettet seg etterpå seg mot utkastet av Folkehelseinstituttets rapport «Langtidsbehandling med antipsykotika hos personer med schizofrenispektrumlidelser: en systematisk oversikt» som ble betegent som «fullstendig upubliserbert».
Effektene av nevroleptika ifølge forskning er at 9% (Leucht et al 2017) oppnår akutt god symptomreduksjon pga. nevroleptika mens 94% opplever bivirkninger.Dokumentsjonen for akutt symptomdemping og forebygging av tilbakefall (Number Needed to Treat 3) er svak pga. mangel på antipsykotikanive pasienter i studiene (Bola 2011, FHI 2019). Nevroleptikas akutte symptomreduksjon er liten og usikker og irrelevant i forhold til Opptrappingsplans recovery mål, som er med i retningslinjenes prinsipp for god praksis.
For forebygging av tilbakefall (Leucht et al. 2012) er det 50,4 % som er i jobb i placebogruppen men i vedlikeholdsgruppen er det 48,4 %. Evidens for langtidsbehandling manger. Derfor slutter opp til 93% med antipsykotika. Erfaringsdata med nevroleptika for langtidsmedisinering viser at recovery svekkes. Open dialogue halverer medisineringen og dobler recovery angående uføretrygding, reinnleggelse og sykdom (Bergstrøm et al. 2018).
Symptomer måles i Positive and Negative Syndrome Scale (PANSS). NNT er number to treat, dvs. hvor mange pasienter som må behandles for å hjelpe en
|
kilde |
symptomreduksjon eller annen respons |
effektstørrelse % |
effektstørrelse NNT |
|
Leucht et al. 2017, nevroleptika |
«god respons» 50% |
9% |
NNT=11 |
|
Fiona Pharoah et al., 2010, familieterapi |
relapse events and hospitalisations |
|
NNT=7 |
|
Irene Bighelli et al., 2018, kognitiv terapi |
«minimal respons» 20% |
44,5% |
|
|
Irene Bighelli et al., 2018, kognitiv terapi |
«god respons» 50% |
13,2% |
|
|
Morrison et al. 2012, kognitiv terapi |
«god respons» 50% |
50% |
NNT=2 |
|
Paul M. Grant et al 2017, CT-R kognitiv terapi |
20% CT-R Compared to TAU |
|
Negativ: NNT= 4,4 |
|
Placebo vs. TAU |
reinnleggelse |
NNT=2.9 |
|
|
Haram et al. 2018, Psycho-therapy, dialog therapy |
20% Global Assessment of Functioning (GAF-S) |
|
NNT=1.35 (GAF-S) |
Retningslinjene informerer om «det i en del situasjoner er nødvendig og riktig å bruke tvang». De tyske retningslinjene (S3-Leitlinie Schizophrenie, 15.3.19) har Morrisen et al. 2014 med som referanse 519 og anbefaler derfor kognitiv adferdsterapi (Kognitive Verhaltenstherapie, KVT) for alle, anbefaling (Empfehlung) 36, 55, 60, 61 og når antipsykotika blir avvist anbefaling 65.
I en informasjonsbrosjyren utarbeidet av fagfolk og pasientorganisasjonene (Antipsychotics Information Brochure) blir bivirkningene og mange alternativer oppført for dem som nekter antipsykotika for forsalg til 5 alternative valg.
Man kan ikke si at det er gått bedre for mennesker med psykiske lidelser etter at medisinene kom. Jeg mener at det aldri er uforsvarlig å ikke gi medikamenter, selv i situasjoner hvor det ut fra en faglig vurdering kan være rimelig å anbefale bruk av medikamenter. I dette bildet er det på tide at det kommer slike tilbud, sånn at brukerne har valgmuligheter, sier Magnus Hald.
Det viser seg at kognitiv terapi har ingen problemer å oppnå større effekt i begynnelsen (2) med mange flere studier enn FHI finner i «Nytteverdien av behandling for voksne med primær psykose: dokumentasjonsgrunnlag for samvalgsverktøy» (Dalsbø et al., 2019, FHI) for antipsykotika.
Allikevel tilbys alle nevroleptika og nesten alle blir medisinert. Tomi Bergström, Jaakko Seikkula et al. 2018 (3) sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD. Denne registerstudie beskriver fakta/realitet i Finland. Drastisk reduksjon av nevroleptika bruken gir bedre behandlingsresultater.
Antall artikler om kognitiv terapi har økt fra 20 til 200 i de siste 20 år. Fei Xinxing et al. 2021 skriver: «The field of Cognitive behavioral therapy (CBT) for schizophrenia is progressing and has great potential. The level and quality of research in this field is high». Folkehelseinstituttet (FHI) har også laget systematiske oversikter. Men man har ikke valgt å undersøke effekten av medisinfri behandling eller en sammenlikning mellom medikamentell og medikamentfri behandling. Valget falt å på «Effekt av fysisk aktivitet uten bruk av antipsykotika sammenlignet med fysisk aktivitet og antipsykotika for pasienter med aktiv psykose» ISBN 978‐82‐8082‐868‐2. Dermed blir primært den allerede kjent effekten av antipsykotika dekket. Hvis studiene i tillegg til differansen opplyser om hver av delene så opplyses om effekten av fysisk aktivitet og effekten av antipsykotika oppå fysisk aktivitet. Resultatet ble «Vi fant ingen relevante studier. Vi vet derfor ikke om fysisk aktivitet med eller uten antipsykotika er mest effektivt.» «En systematisk oversikt viser at regelmessige treningsprogrammer ser ut til å ha en positiv effekt både på mental og fysisk helse hos personer med schizofreni» (Gorczynski P, Faulkner, G 2010). Dette er ikke kommet med i sammendrag.
Heller ikke oversikten «Psykososial behandling med eller uten bruk av antipsykotika for pasienter med aktiv psykose, en systematisk oversikt» ISBN 978‐82‐8082‐869‐9 undersøker effekten av psykososial behandling isolert eller mot antipsykotika. Effekt av psykososial behandling ble ekskludert: «Pasienter som behandles med antipsykotika for psykoseepisoden og som tilbys psykososial behandling i tillegg til antipsykotika og hvor kontrollgruppen bare får antipsykotika.»
Resultatet ble: «Etter gjennomgang av referanser og antatt relevante fulltekst artikler, fant vi ingen studier som hadde evaluert effekt av psykososial behandling uten bruk av antipsykotika sammenlignet med psykososial behandling der pasienter med aktiv psykose samtidig får antipsykotika.» Men konklusjonen «Effektene av antipsykotikafri behandling for personer med aktiv psykose er derfor usikker.» er feil, da det ikke ble forsøkt å finne studier som undersøkte bare effekten av psykososiale tiltak eller sammenlikninger mellom antipsykotika i den ene gruppen og psykososial behandling i kontrollgruppen. Det finnes flere antipsykotikafrie behandlinger bortsett fra psykososial behandling. Derfor er ordlyden antipsykotikafri i konklusjonen feil. Det blir påstått: «I et systematisk litteratursøk (Fønhus 2016) med sortering gjennomført i 2016 fant vi mange systematiske oversikt om antipsykotikafrie tiltak i psykisk helsevern, men tiltakene var gitt i tillegg til, og ikke i stedet for, antipsykotika». Dette er feil. Det finnes sammenlikninger av den ene gruppen på psykososiale tiltak med den andre gruppen på antipsykotika.
Derfor ble det foreslått et løft for å nå vitenskapelig objektivitet for å unngå partsinnlegg.
Den nyeste forskning viser at psyksosial terapi alene er ikke dårligere enn sammen med antipsykotika: Francey et al. 2020 «The selected sample recruited to this study, psychosocial treatment alone was not inferior to psychosocial treatment plus antipsychotic medication». Morrison et al. 2020: «This trial is the first to show that a head-to-head clinical trial comparing psychological intervention, antipsychotics, and their combination is safe in young people with first-episode psychosis.»
FHI angir å ha mottatt «To oppddrag» og angir «Oppdragsgiver Helsedirektoratet» (27. februar 2017) som bestiller. Imidlertid får innsyn hos FHI og Helsedirektoratet bare fram Helsedirektoratets utkast utarbeidet i møter uten møtereferater. «(Prosjektplanene) ble også vurdert av eksterne fagpersoner». Men realitetene bak dette røykteppe er at motstanderne av medisinfri behandling er årsaken til oversiktene. Det viser referansene 6 og 11 (prosjektplan). Røssbergs merkelige refleksjoner om etikk (side 18) som er bygget på spekulasjoner og fornektelse av evidens for medisifri behandling og pasientenes selvbestemmelse er kommet med i rapporten.
Ifølge Nasjonale retningslinjer tilbys alle med diagnose psykose medisinering med nevroleptika. Nesten alle blir medisinert (TIPS medisinerte alle, Svedberg et al. 2001 93%, Waterreus et al., 2012 90%). «A Guide to Minimal Use of Neuroleptics: Why and How by Volkmar Aderhold, MD and Peter Stastny, MD, June 2015» gir en oversikt og begrunnelse for for lavere doser av nevroleptika for færre pasienter over kortere tid. «Etter min oppfatning brukes det i dag for mye antipsykotika» skriver formann i Norsk psykiatrisk forening Ulrik Fredrik Malt i Dagens medisin 5.8.16. I "Brain changes through neuroleptics and therapeutic consequences" ser Volkmar Aderhold på forandringer i hjernen og mulige negative konsekvensene for behandlingen. "Antipsychotics should be used more selectively, for shorter durations and with lowest possible effective dose." (Weinmann et al. 2010). Alvarez-Jimenez, Wunderink et al. 2016 anbefaler at minimal dose av nevroleptika for færre pasienter over kortere tid. Zhou Y, et al 2018: «Dose reduction of risperidone and olanzapine can improve cognitive function and negative symptoms in stable schizophrenic patients» [published online February 1, 2018]. Økonomiske konsekvenser av redusert bruk: I år 2012 var «8399 individuals with schizophrenia». Samlete kostnader var NOK 7 913 534 423.- (Prevalence, Employment Rate, and Cost of Schizophrenia in a High-Income Welfare Society: A Population-Based Study Using Comprehensive Health and Welfare Registers. October 2015 Schizophrenia Bulletin DOI: 10.1093/schbul/sbv141). Ville halvering av antipsykotika bruk forbedre pasientenes helse og halvere kostnadene? Eller kunne det behandles dobbelt så mange?
Dessverre hindrer en kunnskapsresistent, endringsresistent og realitetsfjern feiloppfatninger at "hos det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet."(Legetidsskrift, 12.05.2017) at lave doser til færre pasienter over kortere tid blir realitet. En faktasjekk avslører at det er en myte at antipsykotika er en «revolusjon i behandlingen».
Det foregår et skifte av oppmerksomheten fra symptomer over til recovery. Det er politikk på nasjonalt nivå i mange stater og i Norge fremmet med opptrappingsplanen. Ifølge Nasjonale retningslinjer for psykoselidelser bør «Ressurser og bedringsprosess hos den enkelte (...) tillegges stor vekt når en prioriterer behandling og oppfølging, jf. Recoveryorientert praksis.» Forsiktigere medisinering med mindre doser til færre pasienter blir mainstrean (6).
I lys av manglende evidens for vedlikeholdsbehandling over mer enn 3 år blir naturalistiske studier og kohortsstudier om langtidsbehandling interessant.
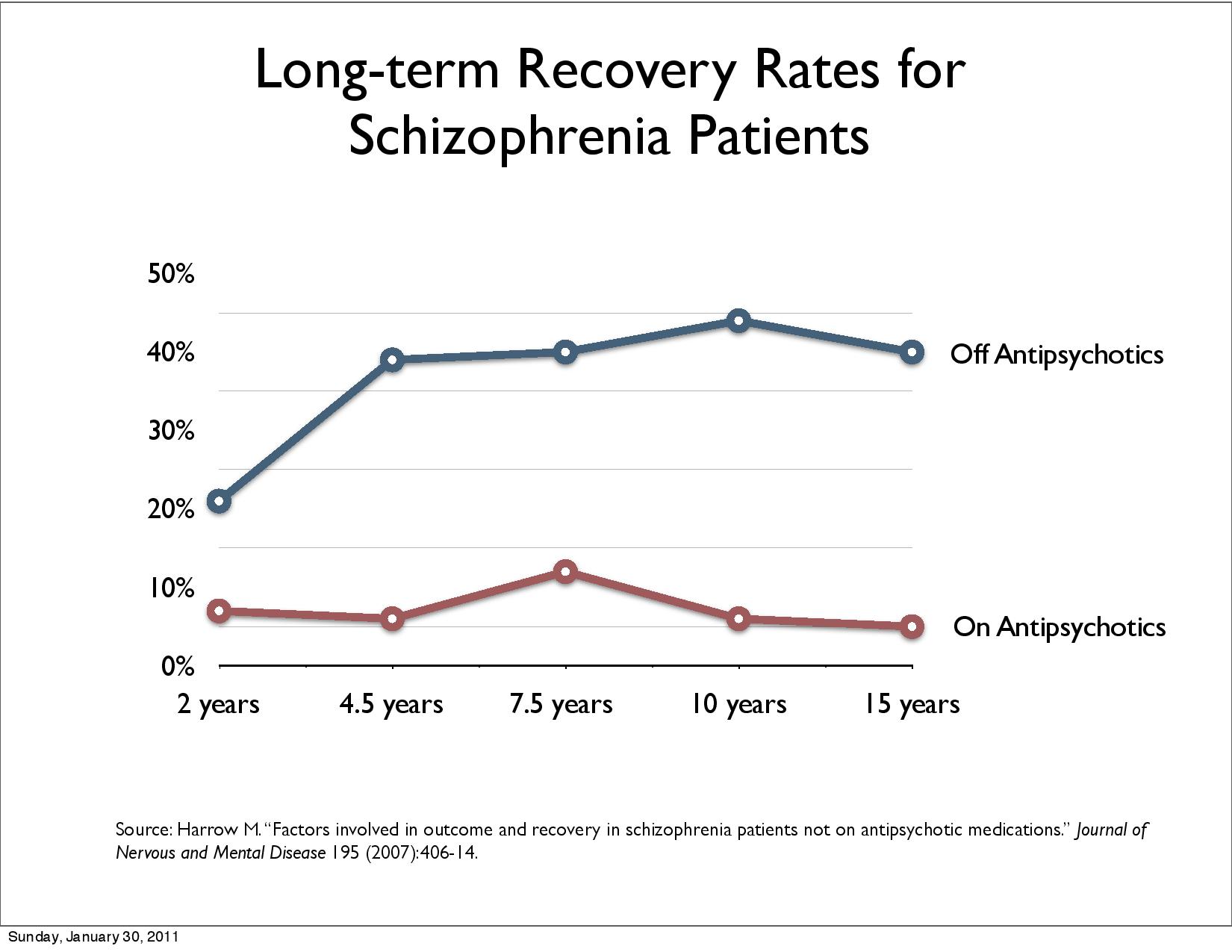
Harrow,
M. & Jobe, T.H. (2012), Harrow et al 2014 langtidsstudie
viser at pasienter med diagnose schizofreni underlagt medikamentfrie
behandling klarer seg bedre i det lange løp dvs. 50%
ble vesentlig bedre (høyere «recovery rate») etter 15 år
sammenlignet med 5%.
Wunderinks
randomiserte studie replikerte resultatene. Etter 7 år oppnår
40.4% recovery uten og 17.6% med nevroleptika.
Harrow,
M. & Jobe, T.H. (2017) konkluder
i “A 20-Year multi-followup longitudinal study assessing whether
antipsychotic medications contribute to work functioning in
schizophrenia”:
“Negative evidence on the long-term efficacy of antipsychotics have emerged from our own longitudinal studies and the longitudinal studies of Wunderink, of Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study, by data from the Danish OPUS trials (Wils et al 2017) the study of Lincoln and Jung in Germany, and the studies of Bland in Canada,” (Bland R. C. and Orn H. (1978): 14-year outcome in early schizophrenia; Acta. Psychiatrica Scandinavica 58,327-338) the authors write. “These longitudinal studies have not shown positive effects for patients with schizophrenia prescribed antipsychotic for prolonged periods. In addition to the results indicating the rarity of periods of complete recovery for patients with schizophrenia prescribed antipsychotics for prolonged intervals, our research has indicated a significantly higher rate of periods of recovery for patients with schizophrenia who have gone off antipsychotics for prolonged intervals.”
Harrow, M. & Jobe, T.H. (2018) :
Wunderink et al in the Netherlands, our own Chicago Followup Study, the Suffolk County study of Kotov et al in the US, and the long-term data provided by the Danish OPUS trial, the AESOP-10 study in England, the Finnish Birth Cohort Study, the Alberta Hospital Follow-Up Study in Western Canada, and the international follow-up study by Harrison et al are research programs included samples studied from 7 to 20 years. Unlike short-term studies, none of them showed positive long-term results.
Harrow, Jobe, Liping Tong (2021): Twenty-year effects of antipsychotics in schizophrenia and affective psychotic disorders:
“These and previous data indicate that after 2 years, antipsychotics no longer reduce psychotic symptoms and participants not on antipsychotic perform better.” Recovery Rate Six Times Higher For Those Who Stop Antipsychotics Within Two Years
Bola and Mosher 2003 compares Therapeutic Milieu vs Medications in the Hospital. Mean Effect Size (r) = 0.19 in favour of therapeutic milieu. Completing subjects had significantly better composite outcomes of a medium effect size at Soteria (+.47 SD, p =.03). Completing subjects with schizophrenia exhibited a large effect size benefit with Soteria treatment (+.81 SD, p =.02), particularly in domains of psychopathology, work, and social functioning. In addition, only 58% of Soteria subjects received antipsychotic medications during the follow-up period, and only 19% were continuously maintained on antipsychotic medications.
JR Bola et al. 2009: Psychosocial treatment, antipsychotic postponement, and low-dose medication strategies in first-episode psychosis: a review of the literature. «This review concluded that initial psychosocial treatment combined with time-limited postponement of antipsychotic medications may reduce long-term medication dependence and help to discriminate between similar (but pathophysiologically different) diagnostic entities for patients with early-episode schizophrenia.» Rappaport et al. 1978, Bola & Mosher 2003, Lehtinen et al. 2000 omfatter ca. 40% til 60% pasienter medisinfri og oppnår 17% sammenslått effekt størrelse.
Tomi Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. 97,3 % av CG gruppen bruker antipsykotika på et eller annet tidspunkt. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling etter 19 år halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD.
Det viser seg at recovery på lengre sikt var bedre før nevroleptika ble innført (Jaaskelainen et al. 2013). Psykoseretningslinjene omtaler recovery. Leucht et al 2009 med symptomlette for 1 av 6 pasienter er med i referanselisten. Allikevel angis at «50–80 % av pasientene som får virksomt legemiddel, bli betydelig bedre» på basis av studier fra 90-tallet og at placeboeffekten synes tilføyet. Derfor anbefales at alle med schizofreni diagnose tilbys medisinering. Resultatet er at TIPS medisinerte alle, Svedberg et al. 2001 93%, og i Australia brukte mer enn 90% psykotrope medisiner (Waterreus et al., 2012). Det anbefales 5 års vedlikeholdsbehandling i tilfelle tilbakefall etter 2 år. Álvarez-Jiménez et al 2012 fremhever at tidlig recovery orientering er fordelaktig for å forebygge kroniske symptomer og uførhet. Det er også blitt stilt spørsmål om lengden av vedlikeholdstiden skal justeres (Alvarez-Jimenez, Wunderink et al. 2016).
FHI rapporten om langtidsbehandling med antipsykotika 2018 konkluderer: "Resultatenes betydning for praksis: I den nasjonale faglige retningslinjen:«Utredning, behandling og oppfølging av personer med psykoselidelser står det (side 19): «Pasienter som er tilførstegangsbehandling for en psykose, og som oppfyller diagnosekriteriene for schizofreni, bør tilbys vedlikeholdsbehandling i to år… Pasienter med tilbakefall bør tilbys langvarig vedlikeholdsbehandling (inntil fem år)». Disse grensene på henholdsvis to og fem år er sannsynligvis arbitrære, og vi har ikke funnet dokumentasjon for at disse tidsrammene skal støtte behandlingen."
Fra et evidensbasert synsvinkel er den nåværende praksis av langtidsmedisinering et eksperimentell, uetisk sjansespill uten kunnskapsgrunnlag som er feil. Erfaring og naturalistiske studier og kohort-studier viser at langtids recovery svekkes alvorlig (5, 6, 7, 8 , 9). Her berøres legenes prinsipp "first, do no harm." Det oppfordres til at overmedisineringspraksis avsluttes til fordel for evidensbasert helsefremmende praksis som tar vare på recovery mulighetene, dvs. pasientenes helse.
Det ga grunnlag for et «Åpent brev til Helsedirektoratet: Medikamentfri behandling som avvikling av nåværende helseskadelige overmedisinering i psykiatrien til fordel for evidensbasert helsefremmende praksis» (ref. Lepping P et al. 2011, Hopper K. et al 2007, Lambert MJ 2010, Harrow, M. & Jobe, T.H. (2007), Wunderink L et al 2013, Klingberg et al. 2012)
Opgavestillingen «Psykososial behandling med eller uten bruk av antipsykotika for pasienter med aktiv psykose, en systematisk oversikt» spør etter effekt av antipsykotika. Retningslinjene foreslår at både antipsykotika og psykososial behandling brukes. Muligens var meningen å vise at retningslinjenes forslag er bedre enn medisinfri alene. Det er en ganske utrolig logisk brist å konkludere at resultatet er at «Effektene av antipsykotikafri behandling for personer med aktiv psykose er derfor usikker.» Er FHI et offer av psykiatriens polemikk mot medisinfri behandling?
FHIs feil må rettes opp for at polemikken mot medisinfri behandling ikke lengre legitimeres.
Ifølge retningslinjene skal alle pasienter behandles med både antipsykotika og psykososial behandling. Den nyeste forskning viser at psyksosial terapi alene er ikke dårligere enn sammen med antipsykotika: Francey et al. 2020 «The selected sample recruited to this study, psychosocial treatment alone was not inferior to psychosocial treatment plus antipsychotic medication». Morrison et al. 2020: «This trial is the first to show that a head-to-head clinical trial comparing psychological intervention, antipsychotics, and their combination is safe in young people with first-episode psychosis.» Dermed er tvangsmedisinering med antipsykotika ikke nødvendig, sett fra behandlingseffekt.
Det er overraskende på bakgrunn av psykiatriens lovprising av god dokumentert «effekt for det store flertall» av antipsykotika. Men forskningen dokumenterer nærmest det motsatte og kan sammenfattes slik:
Leucht et al. 2009 oppsummerer forskningen på symptomlindring med NNT=6. Paulsrud utvalget oppgir omtrent samme effektstørrelse (1 av mellom 5 og 10 pasienter). men effektene er usikker (Bola 2011, FHI)
Bivirkninger for 94% (Lindström E et al 2001) av pasientene
Opp til 93% av pasientene slutter
60 års forskning har ikke kunnet skaffe evidens for effekt av langtidsbruk av antipsykotika med radomiserte kontrollerte studier (1, 2)
Retningslinjene anbefaler kognitiv atferdsterapi med samme kunnskapsgrunnlag som antipsykotika Grad A. Nivå 1a
McHugh et al. 2013 konkluderer: Aggregation of patient preferences across diverse settings yielded a significant 3-fold preference for psychological treatment.
andre studier (naturalistisk, kohort) viser at langtids vedlikeholdsbehandling over mange år med antipsykotika svekker recovery veldig (5, 6, 7, 8 , 9)
medisinfri behandling får økende støtte (3, 4) og sees som løsning av problemene
Mvh
Walter Keim
Referanser med studier som benyttes i parentes:
Vitenskapsjournalist Robert Whitaker oppsummerer 60 års forskning om antipsykotika slik: «Psychiatry’s “evidence base” for long-term use of these drugs does not exist» https://www.madinamerica.com/2015/12/timberrr-psychiatrys-evidence-base-for-antipsychotics-comes-crashing-to-the-ground/
Nancy Sohler et al. Weighing the Evidence for Harm from Long-term Treatment with Antipsychotic Medications, A Systematic Review. Am J Orthopsychiatry. 2016; 86(5): 477–485. doi: 10.1037/ort0000106 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4907881/
Medisinsk redaktør i Tidsskrift for Den norske legeforening Nr. 6, 21. mars 2017. Psykiatriens indre konflikter eksponert: Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være. http://tidsskriftet.no/2017/03/fra-redaktoren/psykiatriens-indre-konflikter-eksponert (ref. Morrison AP et al. 2012, Leucht S. et al. 2009)
Robert Whitaker. The Door to a Revolution in Psychiatry Cracks Open. A MIA Report: Norway's Health Ministry Orders Medication-Free Treatment (pdf) https://www.madinamerica.com/2017/03/the-door-to-a-revolution-in-psychiatry-cracks-open/
Dagens Medisin 24.9.17. ANTIPSYKOTISK MEDISIN: Langvarig bruk reduserer tilfriskning for mange pasienter (dvs. ca. 40%) https://www.dagensmedisin.no/artikler/2017/09/24/langvarig-bruk-reduserer-tilfriskning-for-mange/
Robert Whitaker. Rethinking Antipsychotics. This is a video that shows Robert Whitaker’s talk and pdf file of his overheads at the House of Literature the 8’th of february 2017. Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka? http://www.stiftelsenhumania.no/2017/02/20/rethinking-antipsychotics-robert-whitaker/
Robert Whitaker. Harrow + Wunderink + Open Dialogue = An Evidence-based Mandate for A New Standard of Care https://www.madinamerica.com/2013/07/harrow-wunkerlink-open-dialogue-an-evidence-based-mandate-for-a-new-standard-of-care/ (ref. Harrow, M. & Jobe, T.H. (2007), Jaakko Seikkul et al. 2011,)
Sami Timimi: Tidsskrift for Den norske legeforening. The option of drug-free/drug withdrawal is the minimum. Neuroleptics are highly toxic drugs that cause a variety of physical harms, many of them permanent. http://tidsskriftet.no/2017/04/kommentar/option-drug-freedrug-withdrawal-minimum-all (ref. Lepping P et al. 2011, Hopper K. et al 2007, Lambert MJ 2010, Harrow, M. & Jobe, T.H. (2007), Wunderink L et al 2013, Klingberg et al. 2012)
Robert Whitaker 2015:
Antipsychotics/Schizophrenia: Antipsychotic Drugs and Chronic
Illness. A. The Chronicity Problem Becomes Apparent
(1960s-1970s)
https://www.madinamerica.com/mia-manual/antipsychoticsschizophrenia/
medisinfri-medisinering.gif

medisinfri-nasjonal.gif