Leserbrev, debatt, kronikk: Hvor lenge skal den velmenende formynderstat fortsette å legitimere tortur i psykiatrien?
Walter Keim
Almbergskleiva 64
6657 Rindal,
18. september 2017
Åpent brev til PROSJEKT: Effekt av langtidsbehandling med antipsykotika
Kopi: Folkehelseinstituttet (2017/10483-38), Legemiddelverket, Pasientsikkerhetsprogrammet.no, Helsedirektoratet, Kunnskapssenteret, Erfaringskompetanse, Humania STIFTELSEN: For et humant psykisk helsevern, Jaakko Seikkula, Jan Ivar Røssberg, Medisinfrie Tilbud, Psykologforeningen
Det refereres til prosjektet: «Effekt av langtidsbehandling med antipsykotika». Jeg synes det er positivt at prosjektbeskrivelsen er blitt publisert. Det «skal utarbeide(s) en oversikt over systematiske oversikter om effekter og bivirkninger av langtidsbehandling med antipsykotika for personer med psykoselidelser.»
Statens helsetilsyn, avdeling for spesialisthelsetjenester spør i sitt forslag «Uhensiktsmessig bruk av antipsykotika» (nå nyemetoder.no: 13. juni 2016 nedstemt av Bestiller forum RHF): «Er alvorlig bekymring knyttet til bruk av antipsykotika/psykofarmaka i Norge berettiget?» og det nevnes: «Erfaringer fra brukere og pårørende må gjerne utgjøre en del av kunnskapsgrunnlaget». I bekymringsmeldingen fra Vestre Viken: «Effekt og bivirkninger ved langtidsbehandling med antipsykotika» (flyttet men var tilgjengelig i webcash) er opptatt av en helhetlig ikke fragmentert og ikke ideologisk preget kunnskapsoppsummering.
Det foreslåes tilføyet tilfriskning («recovery»), naturalistiske studier, kohortstudier og sammenlikninger av behandlingsresultater med forskjellige terapimetoder og brukerdeltagelse.
Antipsykotisk medisin (nevroleptika) er ansett som hjørnestein for både korttids behandling og vedlikeholdsbehandling av psykoser og schizofreni. Reduksjon av psykotiske symptomer oppnåes bare for et lite mindretall (1 av 6) i begynnelsen av psykosen. Tilbakefall hindres for et mindretall (reinnleggelse 1 av 5) men fører til avhengighet, dvs. skaper psykotiske symptomer ved seponering. Det finnes ingen evidens for vedlikeholdsbehandling ut over 3 år (ISBN 978-82-8121-958-8). Dermed er de positive effekter for få pasienter ikke lengre gyldig etter 3 år og sannsynlighet for evidensbasert positive effekter er streng tatt null. Det er derfor svært positiv at prosjektet har planer å ta hensyn til spørsmål om «abstinenseffekt» ved vedlikeholdsstudier, hypersensitivitet og om det «gjør mer skade enn nytte» på lang sikt dvs. «lenger enn 2-3 år»
Jeg ønsker å kommentere planene, der resultatet settes i kontekst av praksis.
I litteraturoversikten er den prisbelønte vitenskapjournalisten Robert Whitaker nevnt med en publikasjon fra 2004. Imidlertid har han publisert mye og hold mange foredrag etterpå, bl. a. kommentert «Sohler N, Adams BG, Barnes DM, Cohen GH, Prins SJ, Schwartz S. Weighing the evidence for harm from long-term treatment with antipsychotic medications: Asystematic review» og 2017 Liebermans forsvar av at antipsykotika er effektiv. Videre dokumenteres studier allerede fra 60- og 70-tallet at antipsykotika forårsaker kroniske tilstander, dvs. Schooler 1967, Prien 1968, Prien 1971, Bockoven 1975, Carpenter 1977, Rappaport 1978, Soteria Project (Mathews 1979, Mosher 1978 og 1995, Bola 2003) and Cole 1977 (10). Negativer følger av langtidsbehandling med antipsykotika har også blitt vist i tiden etterpå: WHO studies (Leff 1992), (Jablensky 1992), Vermont study (Harding 1987), Harding 1990, Hagerty 1994 and Harrow 2007 (15). Peter C Gøtzsche, professor, Nordic Cochrane Centre, Rigshospitalet har mange flere bidrag enn «Maudsley Debate».
Bestillingene referer “å undersøke uhensigsmessig bruk og effekt og bivirkninger” der både medikamentfri behandling og brukererfaringer blir nevnt.
Et sentralt begrep som foreslås tilføyet er “recovery” dvs. tilfriskning, dvs. å komme tilbake til jobb og familie. Dette er sentral for brukerbevegelsen og er nå i ferd med å bli mainstream i psykiatrisk forskning (f. eks. Bjornestad, Jone et al. 2017) og når psykiaterne diskuterer på konferanser og i offentligheten.
I notatet "Hva er effekten av vedlikeholdsbehandling med antipsykotika for personer med schizofreni?"13.5.2015 har FHI fått spørsmål «Aukar langtidsbehandling med antipsykotika (t.d. ut over to år) funksjonsnivået til personar med schizofreni?» Konklusjonen på basis av literatur hovedsaklig fra før 2011 var at «I studiene som ble inkludert var oppfølgingstiden på inntil tre år. Det er grunn til å tro at dersom man ønsker å vite noe ytterligere om effekten utover tre år så må man søke etter enkeltstudier som har andre studiedesign enn randomiserte kontrollerte studier.»
Dessverre har det ikke blitt tatt hensyn til seponeringseffekten og hypersensibilitet: «Vedlikeholdsbehandlingen med antipsykotika til personer med schizofreni gir flere klare positive effekter. Vi baserer oss på dokumentasjon av høy kvalitet og vi har stor tillit til disse funnene.» Denne tillit kan nå på basis av nyere studier (f. eks Sohler et al. 2016) ansees som naiv, falsifisert, dvs. motbevist. Vil det nå tas hensyn til at nyere forskning viser at langtidsmedisinering av schizofreni med antipsykotika er skadelig?
Når det ikke finnes ekte placebo-kontrollerte randomiserte studier så synes det i prosjektbeskrivelsen først en erkjennelse av at det neppe finnes, men så ekskluderes: «Tverrsnittsstudier, kvalitative studier, studier uten kontrollgruppe.»
«Open Dialogue» rapporterer 80% recovery og kan sammenliknes med andre resultater (1, 11) og må derfor ikke ekskluderes.
Rapporten skal ifølge bestillingen også gjøre diskusjonen om medisinfri behandling mindre ideologisk og mer saklig.
I "Svakt kunnskapsgrunnlag for «need-adapted»- og «open-dialogue»-behandling ved psykose"har FHI januar 2017 tatt utgangspunkt i at «Ingen randomiserte studier ble identifisert.» og konkludert:
«Vi fester ikke lit til denne konklusjonen, både på grunn av svakheter ved selve oversiktsartikkelen, og åpenbare svakheter ved studiene som inngår i oversiktsartikkelen. Vi kan ikke utelukke at det faktiske kunnskapsgrunnlaget for «need-adapted»- og «open-dialogue»-behandling er bedre enn det som framgår av oversiktsartikkelen. Vi har for eksempel ikke undersøkt om det er tilkommet nyere og bedre studier de siste årene.»
Blir her utrolige positive behandlingsresultater benektet pga. at det finnes ingen vitenskapelig sikker forklaring basert på randomiserte studier? Her er det en dobbelmoral som vises: Veldig streng mot medisinfri men tillit uten sikker kunnskapsgrunnlag når det gjelder vedlikehold basert seponeringsstudier.
Ekstern bidragsyter Ivar Røssberg har i konferansen på Litteraturhuset 8. februar kl 17-21. «Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka?» betegnet den prisbelønte vitenskapsjournalisten som «Donald Trump of Anti-psychiatry» og polemisert mot medisinfrie tilbud som «kunnskapsløse tiltak». Det ble påpekt at Røssberg er «Uetterrettelig om medikamentfri behandling». Prosjektet TIPS sine feilkilder bl. a. angående recovery ble ikke nevnt i Røssbergs foredrag. Ketil Lund refererte Paulsrudsutvalgets effekter av antipsykotika og fikk det kunnskapsresistent svar av Røssberg «Lunds kommentarer består av en rekke udokumenterbare påstander». Røssberg polemiserer "«Åpne dialoger» har fortsatt ikke kunnet dokumentere noen effekt og derfor ikke inkludert i retningslinjer for god psykosebehandling". Åpne dialoger reduserer schizofreni per år til en tiendedel og recovery øker 4 ganger. Det er en skandale at psykiatrien er uinteressert å undersøke grunnen til disse gode behandlingsresultatene og psykoseretningslinjene ikke tar hensyn til det. Hans påstand "det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet" (Publisert forkortet: 13. mars 2017. Tidsskr Nor Legeforen 2017) ble ikke dokumentert. Spørsmål om dokumentasjon av effekten av korttids- og vedlikeholdsbehandling av nevroleptika forble ubesvart. Her brukes kunnskapsfiendtlig, usaklig polemikk og hersketeknikker som er en akademisk saklig diskusjon uverdig. Når forslagstillere etterlyser en ideologifri rapport er Røssberg en som har polemisert mot medisinfri behandling og inhabil. Dette svekker troverdigheten av projektet.
Hvis man leser Leucht et al 2012 nøye så omfatter studiene av vedlikeholdsbehandling med nevroleptika mellom 7 og 12 måneder. Resultatene for å hindre reinnleggelse er NNT(Number Need to Treat)=5 og konklusjonene er at mer "focus on outcomes of social participation and clarify the long-term morbidity and mortality".“… nothing is known about the effects of antipsychotic drugs compared to placebo after three years” (Leucht et al., 2012, p. 27). For akutte psykoselidelser kommer Leucht et al 2017 at bare 1 av 11 pasienter får «god respons» dvs. 50% eller mer reduksjon av symptomene.
Council of Evidence-based Psychiatry (3) undersøker langtidseffekter av medikamenter, mindre kjent fakta og har fokus på recovery.
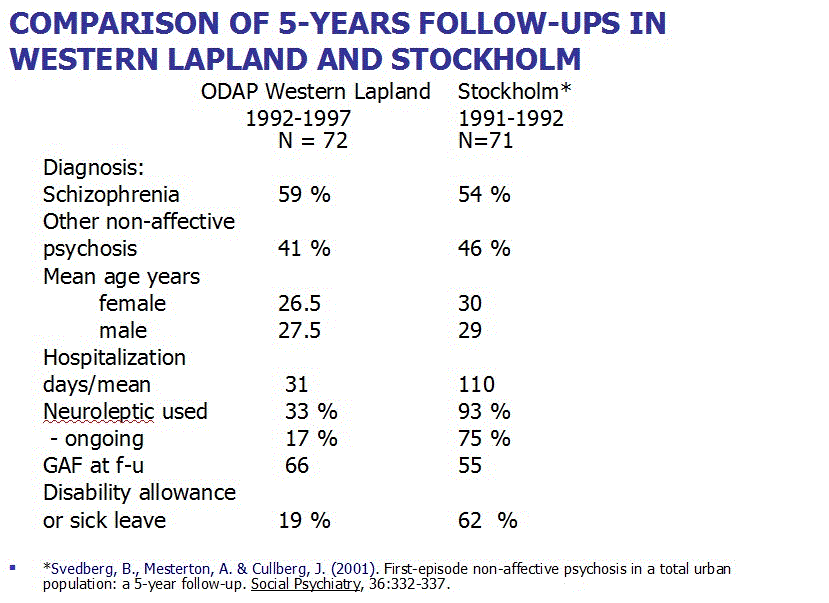
Jaakko Seikkula et al 2010 (Journal Psychosis Volume 3, 2011 - Issue 3) fant 80% recovery langtids effekt for første episode psykotiske pasienter behandlet med «Open Dialogue Therapy» i Western Lapland (6): Det viser fordelene ved å bruke minst mulig medisiner støttet av psykososial omsorg. 19 % var uføretrygdet eller syk etter 5 år med 17% på nevroleptika (11: Scientific Symposium). Med 75% på nevroleptika etter gjeldene retningslinjer var 62 % uføretrygdet eller syk etter 5 år (Svedberg 2001). Sammenliknet med Open dialogue tilsvarer det omtrent 40 % økning i uføretrygd/sykdom.
Seikkula har for «Open Dialogue» publisert bl. a. og brukt Svedberg et al. (2001):
Aaltonen, J., Seikkula, J., & Lehtinen, K. (2011). Comprehensive open-dialogue approach I: Developing a comprehensive culture of need-adapted approach in a psychiatric public health catchment area the Western Lapland Project. Psychosis,3, 179 – 191.
Seikkula, J., Alakare, B., & Aaltonen, J. (2011). The comprehensive open-dialogue approach (II). Long-term stability of acute psychosis outcomes in advanced community care: The Western Lapland Project. Psychosis, 3, 192–204.
Seikkula, J. (2011) Becoming dialogic: Therapeutic method or a way of life. Australian and New Zealand Journal of Family Therapy. 32(3 ),179–193.
Seikkula, J., Laitila, A., & Rober, P. (2011). Making sense of multifactor dialogues. Journal of Marital and Family Therapy, 37. doi: 10.1111/j.1752-0606.2011.00238.x og sammenliknet med
Svedberg, B., Mesterton, A. & Cullberg, J. (2001). First-episode non-affective psychosis in a total urban population: a 5-year follow-up. Social Psychiatry, 36:332-337. «Symptomatic and functional outcome (need‐specific treatment) was significantly better compared with the Historical group and equal with the Prospective group.»
Jeg kan godt forstå at det skulle være ønskelig med en bedre kontrollgruppe. Men å ekskludere slike sammenliknende studier som reflekterer brukernes erfaringer betyr å benekte virkeligheten.
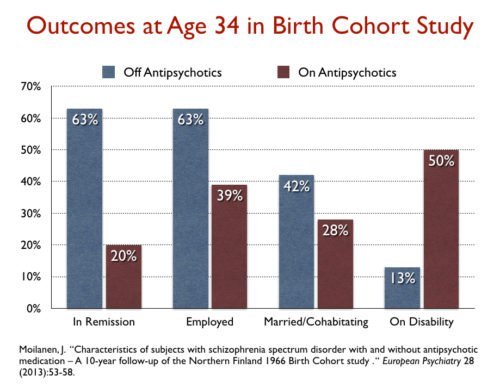
Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study viser en økning av uføretrygding fra 13% til 50% med vedvarende medisinering med antipsykotika.
Det er fra et vitenskapelig basert pasientperspektiv allerede merkelig at mainstream-psykiatrien ikke blir nysgjerrig og studerer grunnen for Open Dialogue sin utrolige suksess når det gjelder bedre recovery og mindre uføretrygd/sykdom. Det er uforståelig at ideene motarbeides, det polemiseres mot medisinfri behandling og totalt uakseptabel at det etablerte psykiatrien har brukt sin makt å nedlegge alternativer som gagnet pasientene.
WHO Cross-Cultural Studies, 1970s/1980s (Jablensky, A. 1992, Hopper, K. 2000) fant: 16% av pasientene i utviklingsland ble satt på vedlikeholdsbehandling, mens 61% av pasientene velstående land. Resultatet er at 63.7% av pasientene i fattige land gjorte det ganske bra etter 2 år. I motsetning til bare 36.9% av pasientene i de syv utviklete land som gjorte det ganske bra etter 2 år.
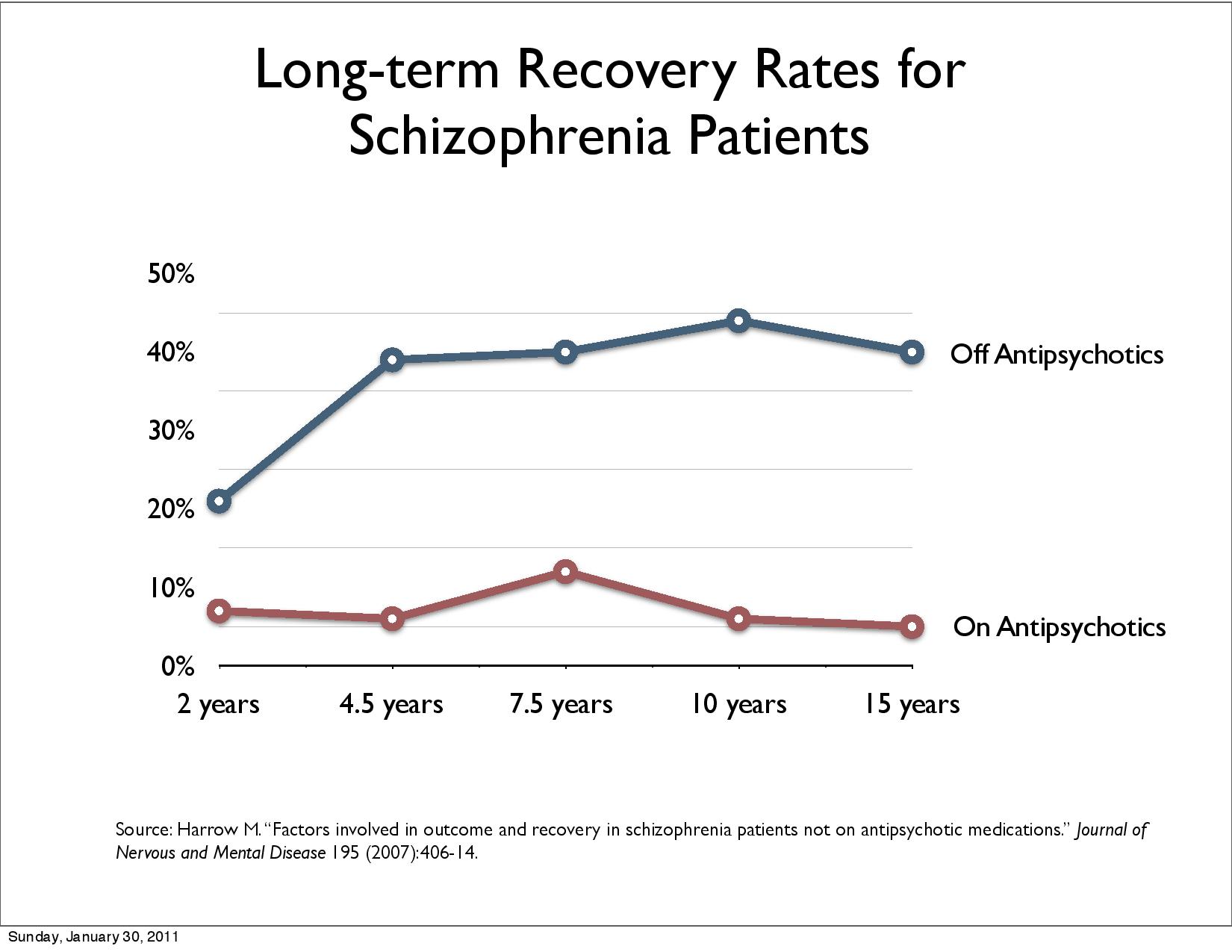
Harrow, M. & Jobe, T.H. (2012), Harrow et al 2014 (10) langtidsstudie viser at pasienter med diagnose schizofreni underlagt medikamentfrie behandling klarer seg bedre i det lange løp dvs. 50% ble vesentlig bedre (høyere «recovery rate») etter 15 år sammenlignet med 5%.
Wunderinks randomiserte studie replikerte resultatene. Etter 7 år oppnår 40.4% recovery uten og 17.6% med nevroleptika (4,7).
Harrow, M. & Jobe, T.H. (2017) konkluder i “A 20-Year multi-followup longitudinal study assessing whether antipsychotic medications contribute to work functioning in schizophrenia”:
“Negative evidence on the long-term efficacy of antipsychotics have emerged from our own longitudinal studies and the longitudinal studies of Wunderink, of Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study, by data from the Danish OPUS trials (Wils et al 2017) the study of Lincoln and Jung in Germany, and the studies of Bland in Canada,” (Bland R. C. and Orn H. (1978): 14-year outcome in early schizophrenia; Acta. Psychiatrica Scandinavica 58,327-338) the authors write. “These longitudinal studies have not shown positive effects for patients with schizophrenia prescribed antipsychotic for prolonged periods. In addition to the results indicating the rarity of periods of complete recovery for patients with schizophrenia prescribed antipsychotics for prolonged intervals, our research has indicated a significantly higher rate of periods of recovery for patients with schizophrenia who have gone off antipsychotics for prolonged intervals.”
Bjornestad, Jone et al. 2017 fant i “Antipsychotic treatment: experiences of fully recovered service users”: “(b)etween 8.1 and 20% of service users with FEP achieve clinical recovery (Jaaskelainen et al., 2013)” med standard behandling etter gjeldene retningslinjer.
Psykiatriske pasienter har ca. 25 år kortere levetid. Nyere forskning anbefaler redusert langtidsbruk av antipsykotika for å øke forventet levealder for pasienter (Athif Ilyas et al, 2017).
Omtrent. 60% av første episode psykotiske pasienter kan oppnå recovery uten bruk av nevroleptika (Whitaker 2017).
For å opprettholde fortellingen at nevroleptika er “effektiv” blir schizofreni ansett som kronisk for det store flertall av pasientene. Symptombehandling som fører til livslang avhengighet for mange blir satt høyere enn muligheter for recovery for mer enn to tredjedeler av pasientene.
Av de studier framlagt overfor følger det at ca 40% av pasientene som er behandlet med "Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med psykoselidelser" mister muligheten til recovery i et ca. 20 års perspektiv. I forhold til «Open dialogue» metode er det ca. 60% reduksjon av recovery.
Bestillingen nevner «medisinfrie behandlingstiltak» og tvang.
Den positive effekten av kognitive terapi (8) og psykoterapier (9) er dokumentert.
Morrison et al. 2012 (8) konkluderer «A response rate analysis found that 35% and 50% of participants achieved at least a 50% reduction in PANSS (syptomer) total scores by end of therapy and follow-up respectively» dette tilsvarer NNT=2 for «follow-up» med hjelp av kognitive terapi, dvs. at bare 2 pasienter som må behandles for at en ekstra pasient skal oppnå bedring. Med nevroleptika er det 6 ifølge Leucht et al. 2009. Dette illustrerer Klingbergs poeng at kognitiv terapi har ingen evidensproblem men et implementeringsproblem (9).
Pasienter har ifølge informert samtykke en rett å bli opplyst om fordelen med symptom lette skal velges framfor større recovery i det lange løp. Der det er risiko, må det være et valg.
Dette ga grunnlag for et åpent brev til Helsedirektoratet, Kunnskapssenteret, Folkehelseinstituttet, Legemiddelverket, Pasientsikkerhetsprogrammet om «kunnskaps- og forskningsbasert avvikling av nåværende helseskadelige overmedisinering i psykiatrien til fordel for evidensbasert helsefremmende praksis» (12).
Med blikk på tvangsmedisinering (som er med i bestillingen) skriver Peter C. Gøtzsche. Professor, dr.med. Det Nordiske Cochrane Center Rigshospitalet, København: «Medicinfri psykiatri er veldokumenteret og tvangsmedicinering skal afskaffes» (13). Ketil Lund finner i Tidsskrift av den Norske Legeforening Nr. 4, 16. februar 2017 at kravet på stor sannsynlighet ikke er oppfylt for tvangsmedisinering (14).
Svar 24.08.2017:
Hei Walter,
Takk for epost.
Vi sjekker den
tilsendte litteraturen fra deg opp mot listen over litteratur som vi
allerede har innhentet for å se om vi har gått glipp av noe.
Takk
for at du er interessert i prosjektet vårt og for dine bidrag!
Med
vennlig hilsen
NN
FHI
Oppfølging:
Fagfolks kommentarer (usikker på hele prosjektet, «ender med at det ikke er evidens», det er «vanskelig å besvare fordi det nå er både etisk utfordrende og praktisk nærmest umulig å randomisere en stor gruppe pasienter»), utkast som ventet i 4 måneder på eksterne fag fellenes respons.
Thomas Insel (NIMH) Antipsychotics: Taking the Long View: Recovery After an Initial Schizophrenia Episode (RAISE)
Referanser:
Langtidsbruk av antipsykotika reduserer «recovery» for ca. 40 % av pasientene og ca. 40% økning av uføretrygd/sykdom http://wkeim.bplaced.net/files/svar-recovery-uv.html
Leucht S, Tardy M, Komossa
K, Heres S, Kissling W, Davis JM.2012 May 16;(5):CD008016. doi:
10.1002/14651858.CD008016.pub2.
Maintenance treatment with
antipsychotic drugs for
schizophrenia.
https://www.ncbi.nlm.nih.gov/pubmed/22592725
Council of Evidence-based
Psychiatry
http://cepuk.org/unrecognised-facts/long-lasting-negative-effects/
Wunderink L, Nieboer RM,
Wiersma D, Sytema S, Nienhuis FJ. Recovery in Remitted First-Episode
Psychosis at 7 Years of Follow-up of an Early Dose
Reduction/Discontinuation or Maintenance Treatment Strategy Long-term
Follow-up of a 2-Year Randomized Clinical Trial.
JAMA
Psychiatry. 2013;70(9):913-920.
doi:10.1001/jamapsychiatry.2013.19
http://jamanetwork.com/journals/jamapsychiatry/fullarticle/1707650
Bola JR, Kao D, Soydan H, Adams CE. Antipsychotic medication for early episode schizophrenia. 15 June 2011. http://www.cochrane.org/CD006374/SCHIZ_antipsychotic-medication-early-episode-schizophrenia
Robert Whitaker. Harrow +
Wunderink + Open Dialogue = An Evidence-based Mandate for A New
Standard of
Care:
http://www.madinamerica.com/2013/07/harrow-wunkerlink-open-dialogue-an-evidence-based-mandate-for-a-new-standard-of-care/
Dr. Lex Wunderink, MD, PHD of the University of Gronigen (Netherlands) speaks about his findings for long-terms use of antipsychotic drugs at the 2015 Yale Symposium: New Data and New Hopes Call for New Practices in Clinical Psychiatry. https://www.youtube.com/watch?v=RKeBjLG-ueY
Morrison AP, Hutton P,
Wardle M et al. Psychological Medicine. Volume 42, Issue 5 May 2012,
pp. 1049-1056. Cognitive
therapy for people with a schizophrenia spectrum diagnosis not
taking antipsychotic medication:
an exploratory trial. Psychol Med 2012; 42:
1049 – 56
https://www.ncbi.nlm.nih.gov/pubmed/21914252?dopt=Abstract
Klingberg S, Wittorf A.
Evidencebased psychotherapy for schizophrenic psychosis.
Nervenarzt 2012; 83:
907-918.
https://www.ncbi.nlm.nih.gov/pubmed/22733380
Harrow M, Jobe TH, Faull
RN. Psychol Med. 2014 Oct;44(14):3007-16. doi:
10.1017/S0033291714000610. Epub 2014 Mar 24.
Does treatment of
schizophrenia with antipsychotic medications eliminate or reduce
psychosis? A 20-year multi-follow-up study.
https://www.ncbi.nlm.nih.gov/pubmed/25066792
Scientific Symposium. Pharmaceuticals – risks and alternatives. The 15th of October 2016 in Gothenburg, Sweden. Jaakko Seikkula, Professor of Psychotherapy, Clinical Psychologist, Finland. Naturalistic study designs for developing the system to reduced medication
Åpent brev til
Helsedirektoratet, Kunnskapssenteret, Folkehelseinstituttet,
Legemiddelverket, Pasientsikkerhetsprogrammet 12.2.2017:
Kunnskaps-
og forskningsbasert avvikling av nåværende helseskadelige
overmedisinering i psykiatrien til fordel for evidensbasert
helsefremmende
praksis
http://wkeim.bplaced.net/files/Aapent_brev_kunnskap-uv.html
Peter C. Gøtzsche. Professor, dr.med. Det Nordiske Cochrane Center Rigshospitalet, København: «Medicinfri psykiatri er veldokumenteret og tvangsmedicinering skal afskaffes» http://www.deadlymedicines.dk/wp-content/uploads/2017/05/Gøtzsche-til-Tidsskriftet-om-medicinfri-psykiatri.pdf
Ketil Lund. Tvangsmedisinering må forbys. Tidsskr Nor Legeforen. 2017; 137:263-5. DOI: 10.4045/tidsskr.17.0069 http://tidsskriftet.no/2017/02/kommentar-og-debatt/tvangsmedisinering-ma-forbys-0
Robert Whitaker 2015: Antipsychotics/Schizophrenia: Antipsychotic Drugs and Chronic Illness. A. The Chronicity Problem Becomes Apparent (1960s-1970s) https://www.madinamerica.com/mia-manual/antipsychoticsschizophrenia/
Results of long-term use of antipsychotic drugs: