|
Emne: Vil eksterne fagfeller klare å fjerne all objektivitet i rapporten om antipsykotika for å legitimere langtidsmedisinering uten evidens? |
|
Fra: Walter Keim <walter.keim@gmail.com> |
|
Dato: 26.5.2018 [oppdatert] |
|
Til: Folkehelseinstitutt,
Helsedepartementet, Helsedirektoratet, OUS
Seksjon for behandlingsforskning |
The United Nations Special Rapporteur on the right to health Mr. Pūras has called for «World needs “revolution” in mental health care». “There is now unequivocal evidence of the failures of a system that relies too heavily on the biomedical model of mental health services, including the front-line and excessive use of psychotropic medicines, and yet these models persist”
FHIs rapport utkast (9) nevner at det ikke finnes evidens for langtidsbehandling med antipsykotika. På basis av «solid dokumentert korttidseffekt» og «akseptert i fagmiljøet» blir det allikevel konsekvenser underkommunisert og gjømt bort under intetsigende formuleringer. FHIs trenger egentlig et løft for å nå vitenskapelig objektivitet for å unngå partsinnlegg. Eksterne fagfeller skulle ha gitt sine tilbakemeldinger innen 15. januar for å nå publisering 1. februar. Hva kveruleres imot i de 4 månedene som har gått? [Her er innvendingene] Dette er ikke publisert i journalføringsystemet esinnyn.no ennå.
Langtidsbehandling med antipsykotika skal sees i kontekst av praksis og historien om medikamentell behandling og den ideologisk skarpe polemikk mot medisinfrie enheter. Hvilken sannsynlighet for symptomlette er dokumentert? Hvor mange pasienter blir medisinert på kort og på lang sikt? Fokus er på pasienteperspektiv dvs. recovery (tilfriskning) som FHI ble gjort oppmerksom på 18.9.17. Forhistorien til rapportutkastet (9) skal skisseres.
Relevante studier som viser mindre kognitive evner og mindre hjernevolumet som følge av antipsykotika målt i kulminative doser ble utelukket i strid med oppdraget. Dette legitimerer den nåværende overmedisinering og skade på folkehelsen.
FHIs rapport trenger et løft i objektiv vitenskapelig tilnærming og avklaring av relevante spørsmål for å ivareta folkehelsen. FHIs ledelse oppfordres derfor å gripe inn til fordel for reell kunnskapsoppsummering er relevant (recovery) og som tjerner pasienters helse.
I midten av 50-tallet ble nevroleptika / antipsykotika introdusert. I de tre tiårene fra 1950-tallet til 1980-tallet ble selvmord i psykiatriske sykehus tidoblet i Norge (Retterstøl 1988), og økte fra 50 til 400 per 100 000 i veteran (V.A.) sykehus i USA (Farberow 1975). Lignende tendenser er rapportert fra mer enn 8 land (Chart 1: Bowers et al. 2008).
Nevroleptika (antipsykotika) brukes nå som symptomlindring (NNT: 1 av 6 pasienter, Leucht et al. 2009) og for å hindre «tilbakefall» (NNT: 1 av 11 pasienter Leucht et al. 2017) med evidens for god effekt i begynnelsen av psykosen for et mindretall av pasienter. Allikevel får nesten alle nevroleptika i begynnelse og mer enn 2/3 del langtids.
[Et problem med at det oppstår kroniske tilstander som følge av langtidsmedisinering ble allerede dokumentert i 60- og 70-tallet. En biologiske forklaring er en hypersensitet forårsaket av nevroleptika: Muller, P 1978, osv. Negativer følger av langtidsbehandling med antipsykotika har også blitt vist i tiden etterpå: WHO studies, Vermont study MRI studier viser at hjernen skrumper («brain shrinkage»).Videre er ufrivillige bevegelser og «global decline» kjente problemer.]
Allikevel var man så overbevist over nevroleptikas fortreffelighet («revolusjon i behandlingen» Jan Ivar Røssberg 2017) at både behandling uten antipsykotika og studier/forsøk uten medisinering ble ansett uetisk. Men John R Bola. 2005 argumenterer overbevisende for å oppheve bannlysing av forsøk uten medisinering.
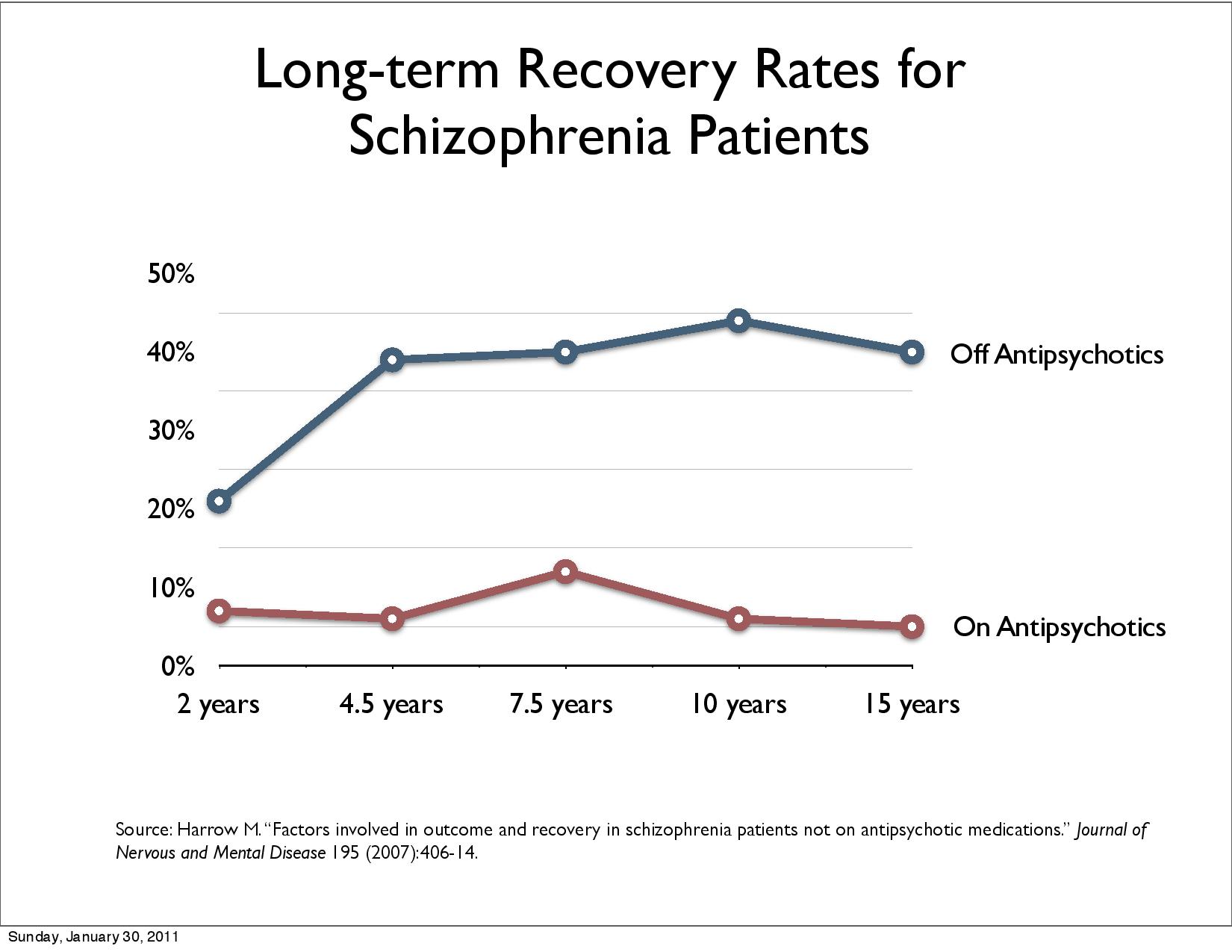
Men recovery dvs. av pasientene tilfriskning av pasientene gikk ned: «17.7% in studies between 1941 and 1955, 16.9% in 1956–1975, 9.9% in 1976–1995, and 6.0% in studies after 1996» (Jaaskelainen et al. 2013).
Det finnes ingen evidens for vedlikeholdsbehandling ut over 3 år (FHI: ISBN 978-82-8121-958-8 [referanse 4 i prosjektplanen] og Leucht et al 2012). Bjornestad, Larsen et al. 2017 (9 ledende norske psykiaterne) innrømmer at evidens for langtids vedlikeholdsmedisinering mangler: «Due to the lacking long-term evidence base (Sohler et al. 2015)...»
[For høye doser nevroleptika til for mange pasienter over for lang tid fører til katastrofal dårlige behandlingsresultater angående recovery, uføretrygd/sykdom og kronisk sykdom. Et paradigmeskifte til lavere doser for færre pasienter over kortere tid med f. eks. Open dialogue som bruker 83% medisinfri behandling i et langtidsperspektiv sammenliknet med medisinering av 70% TIPS og 75% Svedberg et al. 2001 i nåværende praksis. Open dialogue firedobler recovery, reduserer schizofreni per år til en tiendedel og uføretrygd/sykdom reduseres til en tredjedel (5)]. Tomi Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. 97,3 % av CG gruppen får nevroleptika på et eller annet tidspunkt. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD. Dette setter spørsmål om medisinfri på kartet.
Disse veldig gode behandlingsresutatene er ikke så overraskende når det tas i betraktning at det finnes ingen evidens for vedlikeholdsbehandling ut over 3 år , problemene med hypersensitet, langtidsbehandling, at hjernen skrumper («brain shrinkage») og ufrivillige bevegelser.
Helsedirektoratet har rapportert til Helse-og omsorgsdepartementet juni 2015 ( Nasjonal strategi for økt frivillighet i psykiske helsetjenester (2012-2015) side 22) å spesielt se «nærmere på adgangen til tvungen medikamentell vedlikeholdsbehandling» i sammenheng av reduksjon av tvang. Men dette kom ikke med i tvangslovutvalget som fikk mandat å se på all tvang ikke bare psykiatrien.
Statens helsetilsyn, avdeling for spesialisthelsetjenester spør i sitt forslag «Uhensiktsmessig bruk av antipsykotika» «Er alvorlig bekymring knyttet til bruk av antipsykotika/psykofarmaka i Norge berettiget?» og det nevnes: «Erfaringer fra brukere og pårørende må gjerne utgjøre en del av kunnskapsgrunnlaget». I bekymringsmeldingen fra Vestre Viken: «Effekt og bivirkninger ved langtidsbehandling med antipsykotika» er opptatt av en helhetlig ikke fragmentert og ikke ideologisk preget kunnskapsoppsummering.
FHI utarbeidet og publiserte prosjektplanene. Planene ble kommentert og sett i kontekst pasientperspektiv dvs. praksis med vekt på recovery (tilfriskning) og prisbelønt vitenskapsjournalist Robert Whitakers nyeste bidrag.
Fagfolk som ble eksterne fagfeller kommenterte planene: usikker på hele prosjektet, «ender med at det ikke er evidens», det er «vanskelig å besvare fordi det nå er både etisk utfordrende og praktisk nærmest umulig å randomisere en stor gruppe pasienter».
Utkastet av rapporten (9) ble 4.1.18 oversendt til fagfellene med frist til å uttale seg 15.1.18 for å kunne publisere 1.2.18. Ingen respons er publisert i journalføringsystemet esinnyn.no ennå. Det er planer å publisere før sommerferiene.
I sine kommentarer til prosjektplanen skriver Jan Ivar Røssberg «Denne rapporten er jo bestilt i forlengelsen av medisinfrie tiltak diskusjonen og mye rundt Whittaker og Gøtsczhe.»
Fellesaksjonen for medisinfrie behandlingsforløp har jobbet siden 2011 for medisinfrie tilbud. Da psykiatrien ikke fulgte opp ga Helse- og omsorgsdepartementet i et brev til de regionale helseforetakene (RHF) den 26.11 2015 frist til 1.juni 2016 med å etablere medikamentfri behandling/nedtrapping av medikamentell behandling.
Psykiatriprofessorene Ole A. Andreassen ("sjansespill") og Professor Røssberg anser medisinfri tilbud som uetisk, antar at evidens mangler og at tilbudet er eksperimentell. Lykkepilleforsker-Malt, Stein E. Opjordsmoen Ilner («tilbakeskritt») og Tor K. Larsen ("gigantisk feilgrep") tilslutter seg kritikken.
Helsedirektoratet opplyser for å vurdere «behovet for revisjon av retningslinjen, trenger vi oppdaterte kunnskapsoppsummeringer. Folkehelseinstituttet har flere oppdrag knyttet til dette nå, og nylig publiserte de to av rapportene vi har bestilt.»
Jeg har tatt opp med både Jan Ivar Røssberg og Tor K. Larsen spørsmålet om faglig forsvarlighet og tilføyet pasientperspektivet i bidragene til Dagens medisin «Realitetsfjernt om medikamentfri behandling» (1), «Langvarig bruk av antipsykotika reduserer tilfriskning for mange» (dvs. ca. 40%) (2) og i Legetidsskriftet om: "Effekten av vedlikeholdsmedisinering" i et langtidsperspektiv (3). Debatten var til dels ideologisk preget og professorene agerer kunnskapsresistent. Medisinsk redaktør i Tidsskrift for Den norske legeforening Kjetil Slagstad skrev «Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være» (4), professor Sami Timimi og professor Peter Gøtzsche (Aftenposten 27.jun.2016 ) pekte på evidens for medisinfri behandling.
[Et problem med at det oppstår kroniske tilstander som følge av langtidsmedisinering ble allerede dokumentert i 60- og 70-tallet, dvs. Schooler 1967, Prien 1968, Prien 1971, Bockoven 1975, Carpenter 1977, Rappaport 1978, Soteria Project (Mathews 1979, Mosher 1978 og 1995, Bola 2003), Cole 1977 og MCWALTER et al. 1961. En biologiske forklaring er en hypersensitet forårsaket av nevroleptika: Muller, P 1978, Chouinard, G 1978, Chouinard, G 1980, Chouinard, G 1982, Seeman, P. 2005 og Samaha, A. 2007. Negativer følger av langtidsbehandling med antipsykotika har også blitt vist i tiden etterpå: WHO studies (Leff 1992), (Jablensky 1992), Vermont study (Harding 1987), Harding 1990, Hagerty 1994 and Harrow 2007. MRI (Magnetic Resonance Imaging) studier viser «brain shinkage»: Chakos, M. 1994, Madsen, A. The Lancet 32 (1998), Gur, R. 1998, Gur, R. Archives of General Psychiatry 55 (1998), Ho, B. Arch Gen Psych 60 (2003), Ho, B. Arch Gen Psych 68 (2011) og Theo G.M. van Erp et al 2018 (the first meta-analysis of cortical thickness and surface area abnormalities).. Tardive dyskinesia and global decline: Crane, G. 1968, Crane, G. Science 181 (1973), Yassa, R. 1989, Myslobodsky, M. Brain and Cognition 23 (1993), Waddington, J. 1993, De Leon, J. 2007, Harrison, P. 1999. (10) "Antipsychotics should be used more selectively, for shorter durations and with lowest possible effective dose" (Weinmann et al. 2010).]
Open dialogue behandler 83% av pasientene medisinfri i et langtidsperspektiv og oppnår at pasienter med diagnose schizofreni per år reduseres til en tiendedel, sykdom uføretrygd reduseres til en tredjedel og recovery mer enn firedobles fra mindre enn 20 til 80%.(5). Åpner det døren til et paradigmeskifte? (6). Derfor ble Npf. TIPS, NORMENT UiO oppfordret å forske på disse gode behandlingsresultatene (5).
Diskusjonen om medisinfri behandling har vært ideologisk preget. Medisinsk redaktør i Tidsskrift for Den norske legeforening Kjetil Slagstad bidra med «Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være» (3), Sami Timimi og Peter Gøtzsche pekte forgjeves på evidens for medisinfri behandling. Det har vært ideologipreget polemikk mot medisinfri behandling for noen få behandlingsplasser ("gigantisk feilgrep", "et eksperiment", sjansespill", en parodi: «Medisinfrie sykehusposter – et kunnskapsløst tiltak» med myten om antipsykotika som «revolusjon i behandlingen»). FHI er ikke vitenskapelig nøytral men argumenterer på sviktende grunnlag og støtter kritikken av dem som fornekter evidens for medisinfri behandling. FHI leverer et partsinnlegg gjennom valg av studiene, gjennomføring og tolkning.
Ifølge Leucht et al 2009 oppnåes minst 20 - 30% reduksjon av psykotiske symptomer for 41% minus 24% for placebo lik 18% dvs. for et lite mindretall (1 av 6 pasienter) i begynnelsen av psykosen. Det er verd å legge merke til at placebo, pasientens ibuende evne for tilfrisking er mer effektiv dvs. nesten hver 4. pasient oppnår bedring. Allikevel blir nesten alle med schizofreni diagnose blir medisinert ifølge standardbehandling som følger retningslinjene: TIPS medisinerte alle, Svedberg et al. 2001 rapporterer 93%, i Australia brukte mer enn 90% psykotrope medisiner (Waterreus et al., 2012). Det er etterhvert mange forskere som peker på lavere doser og medisinering ("Rethinking Antipsychotics": Recovery Rates and Long-term Outcomes for Unmedicated Patients with Schizophrenia Spectrum Disorders) av færre pasienter med schizofreni diagnose som et forbedringspotensial. Spørsmål er da hvilket nivå er optimal og for å sette saken på spissen: hva skjer uten å gi medisiner?
Dessverre er evidensgrunnlaget av medisinfri behandling liten kjent. Her er 3 eksempler.
Dessverre er evidensgrunnlaget av medisinfri behandling liten kjent. 3 eksempler av flere dusin er Paul M. Grant et al 2017 viser i en randomisert studie at sammenlikningen var i favør av CT-R , Morrison et al. 2012 konkluderer at bare 2 pasienter som må behandles for at en ekstra pasient skal oppnå bedring. Med nevroleptika er det 6 ifølge Leucht et al. 2009, Gorczynski P, Faulkner, G 2010 viser at fysisk aktivitet har bedre resultater sammenliknet med standard behandling med medisiner.
[Hvorfor skaper 52 medisinfrie senger så mye motstand når det er i underkant av 4000 sengeplasser totalt? Omtrent halvparten brukes for diagnosen schizofreni og psykoser (SINTEF A26086, ISBN 978-82-14-05679-2). Dermed løfter disse 52 medisinfrie sengene den medisinfrie behandling ca. 3 % av pasientene på nasjonalt nivå. Medikamentfri behandling blir ifølge Svedberg et al. 2001 brukt for ca. 7% av pasientene i begynnelsen og 25% i et langtidsperspektiv. I helseregion Bergen var det i juni 2018 også 7% som ble behandlet medisinfri. Hvis man antar at det er både førstegangsbrukere og pasienter som har nedtrappet er i døgnbehandling så kan muligens 52 mesidinfrie senger øke denne behandlingsformen fra grovt gjettet ca. 10% til 13 %.]
Jan Ivar Røssberg bruker en FHI rapport med resultat «Etter gjennomgang av referanser og antatt relevante fulltekst artikler, fant vi ingen studier som hadde evaluert effekt av psykososial behandling uten bruk av antipsykotika sammenlignet med psykososial behandling der pasienter med aktiv psykose samtidig får antipsykotika.» til å påstå at «vi har dessverre ikke noen dokumentasjon på behandling uten bruk av medikamenter» med henvisning til FHIs rapport, som ikke kan utledes av resultatet.
FHI skriver om «solid dokumentert korttidseffekt» som «er så akseptert i fagmiljøet»?
Ifølge Leucht et al 2009 symptomlette et lite mindretall (1 av 6 pasienter) i begynnelsen av psykosen. Allikevel blir nesten alle medisinert. Forsvarere denne praksis henviser til «at man prøver ut potensiell virksom behandling og seponerer den for de pasientene som ikke har god effekt» Ifølge Leucht et al. 2012 hjelpes en av 3 med antipsykotika til å unngå «tilbakefall» for førstegangspsykose. For akutt psykose er det en av 11 pasienter (NNT=Number Needed to Treat) som hjelpes. Det er bare Open dialogue med ca. 17% på antipsykotika på lang sikt som seponerer, standard behandling medisinerer mer enn 2/3 deler 70% TIPS og 75% Svedberg et al. 2001.
Åpenbart er dokumentert effekt størrelse ikke god nok til den nåværende overmedisinering som følger Jan Ivar Røssbergs kunnskapsresistent påstand for "det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet" (Publisert forkortet: 13. mars 2017. Tidsskr Nor Legeforen 2017). Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2009 PORT Treatment Recommendations, referert i retningslinjene for psykosebehandling). Bola et al. Cochrane.org 2011 fant bare 5 studier som var reelle placebo studier, dvs. studiene er i realiteten seponeringsstudier som også inkludere avvenning.
At det er bare dokumentert symptomlette for et lite mindretall settes på spissen i spørsmål om tvangsmedisinering er lovlig. Ifølge lov om psykisk helsevern § 4.4 og 4.4a er det et krav om «stor sannsynlighet kan føre til helbredelse» som åpenbart ikke er oppfylt. På tross av at tvangsmedisinering dermed er ulovlig godkjennes det i mer enn 94% av Fylkeslegene. Ifølge Ketil Lund «må tvangsmedisinering forbys». Fylkeslegens tilsyn framstår dermed framstår som «nærmest latterlig klageorgan» (Ketil Lund) som tror på psykiaternes feilaktige oppfatning av stor sannsynlighet, som har ingen støtte i studier fremlagte studier og forskning. I denne kontekst er FHIs ordvalg om «solid dokumentert korttidseffekt» misvisende og falsk.
Mens fagfolk er interessert å videreføre den nåværende medisinering mot symptomlette på tross av manglende evidens for langtidsbruk i 60 år har pasientene en interesse å bli frisk, dvs. recovery. Rapporten nevner «deltakelse i arbeidslivet, kognitiv fungering, livskvalitet» som utfall men ekskluderer alle referanser som tar opp recovery.
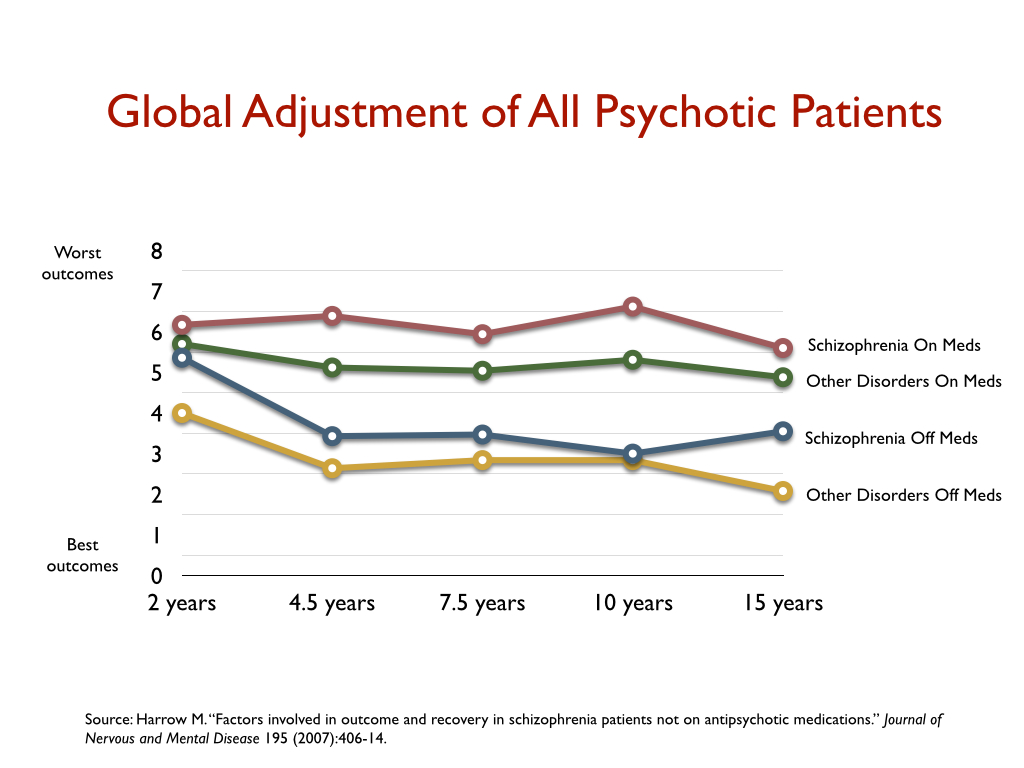
Martin Harrows langtidsstudie (ref. 12, 31 32 i FHI rapporten) viser at pasienter med diagnose schizofreni underlagt medikamentfrie behandling klarer seg bedre i det lange løp dvs. 50% ble vesentlig bedre (høyere «recovery rate») etter 15 år sammenlignet med 5% som er langtidsmedisinert (se intervju med Robert Whitaker i Tidsskrift for Norsk Psykologforening, Vol 52, nummer 2, 2015, side 126-131). «(T)ilbakevending av symptomer etter seponering er en effekt av seponeringen, ikke (bare) en effekt av lidelsen.» Wunderinks randomiserte studie (ref. 46, 47 i FHI rapporten) replikerte resultatene. Etter 7 år oppnår 40.4% recovery uten og 17.6% med antipsykotika.
Studiene er ikke randomisert, men knuser myten om at schizofreni er en kronisk lidelse som trenger medisinering livet ut som synes å ligge bak den nåværende overmedisinering.
Harrow, M. & Jobe, T.H. (2017) konkluder i “A 20-Year multi-followup longitudinal study assessing whether antipsychotic medications contribute to work functioning in schizophrenia”:
“Negative evidence on the long-term efficacy of antipsychotics have emerged from our own longitudinal studies and the longitudinal studies of Wunderink, of Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study, by data from the Danish OPUS trials (Wils et al 2017) the study of Lincoln and Jung in Germany, and the studies of Bland in Canada,” (Bland R. C. and Orn H. (1978): 14-year outcome in early schizophrenia; Acta. Psychiatrica Scandinavica 58,327-338)
Harrow har delt diagnosegruppene i schizofreni og lettere «other disorders». 15 års bruk klarer schizofreni pasienter uten antipsykotika seg bedre og de lettere diagnosene blir sykere på antipsykotika enn schizofreni. Allikevel fortsetter psykiaterne å påstå at resultatene viser bare at pasientene på antipsykotika var sykere i utgangspunktet.
FHI rapporten har ekskludert alle disse studiene ut fra de valgte kriteriene, selv om de er de enste som tar opp recovery. Spesielt vilkårlig og problematisk er ekskluderingen av «kumulativ livstidsdose av antipsykotika» som er nevnt under «Mulige skjevheter i oppsummeringsprosessen». Husa et al 2017 (ref. 36 FHI rapport) knytter livtidsdose til lavere kognitive evner: «Higher lifetime antipsychotic dose-years were significantly associated with poorer cognitive composite score». Veijola et al. 2014 finner en sammenheng mellom forandringer i hjernevolum og mengde antipsykotika («dose year») med regresjon. Rapporten ekskluderer Veijola et al. 2014 med falsk påstand «Ikke kontrollgruppe». Det finnes en kontrollgruppe. [Ray et al 2009 «Atypical antipsychotic drugs and the risk of sudden cardiac death.» finner en doseavhengig økning av plutselig død: «For both classes of drugs, the risk for current users increased significantly with an increasing dose. Among users of typical antipsychotic drugs, the incidence-rate ratios increased from 1.31 for those taking low doses to 2.42 for those taking high doses.»] Ellers blir «Manglende data om bruk av antipsykotika» dvs. «Bare kumulativ dose» og «livstidsbruk» nevnt som eksklusjonsgrunnlag. Problemstillingen kognitive evner og mindre hjernevolumet som følge av antipsykotika er utvilsomt med i oppgavestillingen. Det er derfor feil å ekskludere disse 2 studiene, da livtidsdose (kulminativ dose) er den avgjørende parameter. Kravet om «dokumentert sammenhengende bruk i minimum to år» er i denne sammenhang akademisk og lite relevant. Moilanen 2015 er ekskludert pga. estimert «cumulative lifetime dose».
Dermed trekker de ekskluderte observasjonsstudiene og de ekskluderte kohort studiene i samme retning og utfyller hverandre.
WHO, mange staters strategier og opptrappingsplanen i Norge setter recovery som overordnet mål. Ifølge Psykoseretningslinjene bør recovery «tillegges stor vekt». Fra et pasientperspektiv er recovery (tilfriskning) sentral.
Riktignok har psykiatrisk praksis ignorert opptrappingsplanens ambisjoner om recovery i 15 år. Men det er blitt mainstream i literaturen å behandle recovery. Bjornestad, Jone et al. 2017 tar opp recovery, nevner at evidens for langtidsbehandling med antipsykotika mangler og “(b)etween 8.1 and 20% of service users with FEP achieve clinical recovery (Jaaskelainen et al., 2013)” med standard behandling etter gjeldene retningslinjer. Så det er bevegelse i fagfeltet som Kjetil Slagstad skriver og FHI synes å ha vært uheldig med valg av fagfeller som synes å ville bremse utviklingen.
Open dialogue sine gode behandlingsresultater attraktiv, dvs. at recovery firedobles, schizofreni per år reduseres til en tiendedel og uføretrygd/sykdom reduseres til en tredjedel (5). Åpner medikamentfri behandling for et paradigmeskifte som mer enn firedobler tilfriskningsandelen? Kan schizofreni reduseres til en tidel på årsbasis samtidig som sykdom og uføretrygd reduseres til en tredel? (8)
På bakgrunn av at evidens for langtidsmedisinering mangler og dokumentasjon av hjernesvinn og nedsatte kognitive evner er budskapet til praksis «Et annet resonnement går ut på at man ikke har noen grunn til å endre de kliniske retningslinjene eller praksis så lenge det ikke foreligger noen ny kunnskap» helseskadelig. Det er Folkehelseinstituttet uverdig og i strid med FHI formål.
Rapporten bøyer seg for fagfolks ønske å fortsette langtidsmedisinering på tross av manglende evidens. Praksis av medisineringen blir styrende og pasientenes krav at recovery perspektivet ignoreres på grunn av strenge ekskluderingsregler. Men svakheten med veldig lav effekt som blir enda mer svekket av at placebo-gruppen er i realtiten en seponeringsgruppe blir underkomunisert: Her er det ikke noe streng vitenskapelige krav.
Manglende evidens av langtidsbehandling med antipsykotika blir underkommunisert. Selv om hypersensitet og hjerneskrump er med underslås det i andre deler at «tilbakefall» kan være like mye seponerings- eller avvendingseffekt. Klinisk feilbedømmelse av at all tilbakekomst av psykotiske symptomer er sykdomsindusert er grunnen til opprettholdelsen av den nåværende overmedisinering. Her svikter FHI rapporten.
Angående antipsykotika konkludere rapporten "Antipsykotika har en så solid dokumentert korttidseffekt og er så akseptert". Leucht et al 2012 behandler vedlikeholdsbehandling med nevroleptika. Studiene omfatter mellom 7 og 12 måneder. Resultatene for å hindre reinnleggelse er 1 av 5 pasienter (NNT=5) og NNT=3 for tilbakefall. “… nothing is known about the effects of antipsychotic drugs compared to placebo after three years” (Leucht et al., 2012, p. 27). Konklusjonene for videre forskning er "focus on outcomes of social participation and clarify the long-term morbidity and mortality". Det betyr at det er ingen evidens for langtidsbehandling. Dette er også konklusjon i «Relaterte prosjekter/publikasjoner» (Notat ISBN (elektronisk):978-82-8121-958-8.fra Kunnskapssenteret mai 2015) i prosjektplanen, men blir tatt hensyn til i realiteten. Inntil forskning foreligger er langtidsbehandling derfor uten kunnskapsgrunnlag, eksperimentell, uetisk og et sjansespill. Framfor å formidle respekt for kunnskap aksepteres fagfolk tilsidesettelse av manglende evidens. Det er dobbelmoral av fagfolk å polemisere med å overse evidens av medisinfri behandling når manglende evidens for langtidsbehandling aksepteres.
Her blir et nødvedig paradigmeskifte som kan firedobler recovery, reduserer schizofreni per år til en tiendedel og uføretrygd/sykdom reduseres til en tredel motarbeidet til fordel for legitimering av den nåværende overmedisinering (8). Nesten alle blir medisinert «da vi ikke vet hvem som profitterer» selv om bare 1 av 6 pasienter får symptomlindring (Leucht et al 2009). For akutte psykoselidelser kommer Leucht et al 2017 (ref. 19 FHI rapport) at bare NNT: 1 av 11 pasienter får «god respons» dvs. 50% eller mer reduksjon av symptomene.
Relevante studier som viser mindre kognitive evner og mindre hjernevolumet som følge av antipsykotika målt i kulminative doser ble utelukket. Dette legitimerer den nåværende overmedisinering og skade på folkehelsen.
Ledelsen av FHI oppfordres å sørge for et løft i objektiv vitenskapelig tilnærming og integritet av FHI rapporter som er «Avdeling for kunnskapsoppsummering» verdig.
Med vennlig hilsen,
Rindal, 14.7.2018
-- -- Walter Keim Netizen: http://walter.keim.googlepages.com Is it possible to enforce access to information in Bavaria? http://wkeim.bplaced.net/files/enforce_access_to_information.html Paradigmeskifte: Firedobler Open dialogue recovery, reduserer schizofreni per år til en tiendedel og uføretrygd/sykdom reduseres til en tredjedel? http://wkeim.bplaced.net/files/recovery.html Pasientenes erfaringer med fravær av beskyttelse mot helseskadelig behandling, menneskerettigheter, demokrati og rettssikkerhet http://wkeim.bplaced.net/files/pasienterfaringer.html
PS: The Guardian 5 June 2018: Europe's mental health institutions uniformly substandard, says WHO
28.6.2018: Fagfellers innsigelser ble ikke publisert: Journalføringsrutiner må oppdateres pga. nesten 5 måneder forsinket publisering
Mai 2018: Er medikamentfri behandling et reelt alternativ i Bergen?
12.7.2018: Her er innvendingene av de eksterne fagfellene
12.12.2018: Til FHI oppsummering: Ny registerstudiet, antipsykotikanaive pasienter og dialog
01.01.2019: «Anbefalingen: Pasienter med tilbakefall bør tilbys langvarig vedlikeholdsbehandling (opp til fem år)» i nasjonale retningslinjene må oppdateres
Referanser:
Dagens medisin 4.8.2016: «Realitetsfjernt om medikamentfri behandling» (med alle lenker)
Dagens medisin 24.9.2017: «Langvarig bruk av antipsykotika reduserer tilfriskning for mange» (dvs. ca. 40%) (med alle lenker)
Legetidsskriftet mars 2017 om: "Effekten av vedlikeholdsmedisinering" i et langtidsperspektiv (med alle lenker)
Medisinsk redaktør i Tidsskrift for Den norske legeforening Kjetil Slagstad, skrev 21. mars 2017: Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være http://tidsskriftet.no/2017/03/fra-redaktoren/psykiatriens-indre-konflikter-eksponert (svar)
Paradigmeskifte: Firedobler Open dialogue recovery, reduserer schizofreni per år til en tiendedel og uføretrygd/sykdom reduseres til en tredjedel: http://wkeim.bplaced.net/files/recovery.html
The Door to a Revolution in Psychiatry Cracks Open. A MIA Report: Norway's Health Ministry Orders Medication-Free Treatment. By Robert Whitaker - March 25, 2017: https://www.madinamerica.com/2017/03/the-door-to-a-revolution-in-psychiatry-cracks-open/
Evidens for nevroleptika og medisinfri behandling og negativ evidens for langtidsmedisinering: http://wkeim.bplaced.net/files/medisinfri-kunnskapsgrunnlag.html
Dagens medisin 28.4.2018: Håp for medikamentfri behandling? Åpner medikamentfri behandling for et paradigmeskifte som mer enn firedobler tilfriskningsandelen? Kan schizofreni reduseres til en tidel på årsbasis samtidig som sykdom og uføretrygd reduseres til en tredel? https://www.dagensmedisin.no/artikler/2018/04/28/hap-for-medikamentfri-behandling/?
4.1.2018: FHI Utkast «Langtidsbehandling med antipsykotika hos personer med schizofrenispektrumlidelser: en systematisk oversikt»
Robert Whitaker 2015:
Antipsychotics/Schizophrenia: Antipsychotic Drugs and Chronic
Illness. A. The Chronicity Problem Becomes Apparent
(1960s-1970s)
https://www.madinamerica.com/mia-manual/antipsychoticsschizophrenia/
Dialogical_practice_is_effektive.png
Open_dialogue_why_effective.png
Open-Svedberg.gif