The United
Nations Special Rapporteur on the right to health Mr. Pūras has
called for «World
needs “revolution” in mental health care». “There is now
unequivocal evidence of the failures of a system that relies too
heavily on the biomedical model of mental health services, including
the front-line and excessive use of psychotropic medicines, and yet
these models persist”
Tvangsmedisinering
må forbys. Tidsskr Nor Legeforen. 2017: Ketil Lund
Til
Helsedirektoratet
Postboks 7000, St.
Olavs plass
0130 Oslo, 2.1.2018 [tilføyet]
Kopi:
Legemiddelverket
Hei,
takk for svaret.
Jeg setter pris på at innspillet leses som del av ansvar «ansvar med å følge med på utviklingen i tjenestene» og vurdering av «behovet for revisjon av retningslinjene».
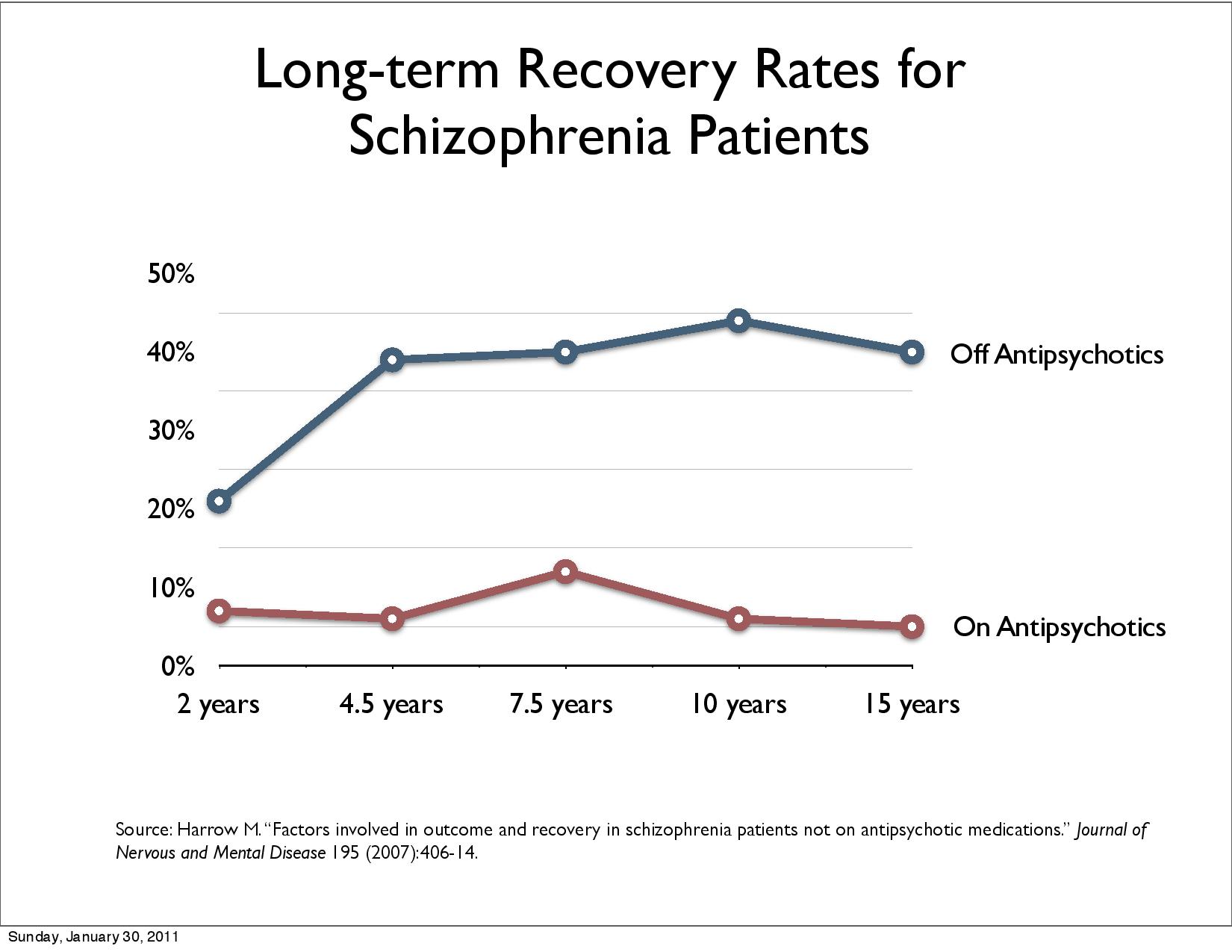
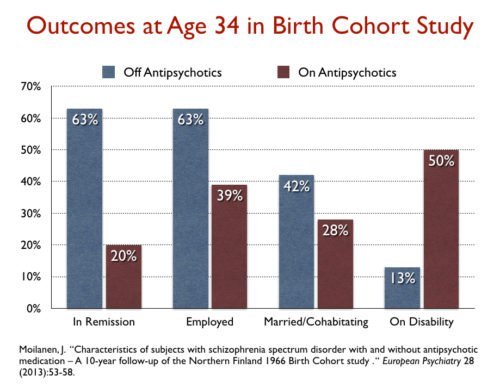
[Retningslinjene bruker studier fra 90-tallet som har ca. dobbelt så stor effekt (Leucht et al. 2009, Figur 4) som nyere metastudier, f.eks. Leucht et al. 2009: Der er 41% av pasientene som oppnår symptomlette, minus 24% placeboeffekt gjør at det er 17% pga. antipsykotika. Mesteparten av studiene er basert på minimal symptomlette. Nevroleptikas symptomreduksjon er liten (Leucht et al. 2017: 9%) og usikker og irrelevant i forhold til Opptrappingsplans recovery mål, som er med i retningslinjenes prinsipp for god praksis.]
Jeg vil i det følgende kvantifisere effektene av de anførte studiene og så ta opp hva det betyr for Psykoseretningslinjene som omtaler recovery. Npf. TIPS, NORMENT ble informert om kvantifiseringen og «Paradigmeskifte mot recovery: Kan pasienter med diagnosen schizofreni reduseres til en tiendedel per år reduseres til en tiendedel og mer enn 80% oppnår recovery fram for 8,1 til 20% recovery?». Kan Open dialogue redusere schizofreni per år til en tiendedel og uføretrygd/sykdom halveres med behandling av ca. 83% av pasientene medisinfritt i et langtidsperspektiv.
I den første rapporten angitt nedenfor står det «Effekt av fysisk aktivitet uten bruk av antipsykotika sammenlignet med fysisk aktivitet og antipsykotika for pasienter med aktiv psykose: en systematisk oversikt»: «Det finnes oppsummert forskning som viser at antipsykotika sammenlignet med placebo har positiv effekt for personer med schizofreni, men antipsykotika kan også gi bivirkninger (Leucht et al. 2012)». Leucht et al 2012 behandler vedlikeholdsbehandling med nevroleptika. Studiene omfatter mellom 7 og 12 måneder. Resultatene for å hindre reinnleggelse er 1 av 5 pasienter (NNT=5) og konklusjonene for videre forskning er "focus on outcomes of social participation and clarify the long-term morbidity and mortality".“… nothing is known about the effects of antipsychotic drugs compared to placebo after three years” (Leucht et al., 2012, p. 27). 20-30% reduksjon av psykotiske symptomer oppnåes ifølge Leucht et al 2009 bare for et lite mindretall (1 av 6 pasienter) i begynnelsen av psykosen. Paulsrud utvalget fant samme effektene.
Det finnes ingen evidens for vedlikeholdsbehandling ut over 3 år (FHI: ISBN 978-82-8121-958-8). Bjornestad, Jone et al. 2017 innrømmer at evidens for vedlikeholdsmedisinering mangler: «Due to the lacking long-term evidence base (Sohler et al. 2015)...» Dermed er positive effekter for få pasienter ikke evidensbasert etter 3 år og sannsynlighet for evidensbasert positive effekter er streng tatt null.
Symptomlindring (Leucht et al 2009) og forebygging av tilbakefall (Leucht et al 2012) oppnås bare for et lite mindretall i begynnelsen, RCT (randomised controlled trial) evidens utover 3 år mangler helt. Langtids bruk er forbundet med mer enn ca. 40% reduksjon i recovery og ca. 40% økning av uføretrygd/sykdom. Allikevel får nesten alle schizofrene (TIPS 100%, 93% Svedberg et al. 2001) antipsykotisk medisin i begynnelsen, selv om bare 1 av 6 pasienter får 50% symptomreduksjon (Leucht et al 2009). Psykiatriske pasienter har ca. 25 år kortere levetid. Nyere forskning anbefaler redusert langtidsbruk av antipsykotika for å øke forventet levealder for pasienter (Athif Ilyas et al, 2017). Det har blitt stilt spørsmål om økt medikamentbruk av nevroleptika og antidepressiva og økt uføretrygd har en sammenheng: Whitaker: Causation, Not Just Correlation: Increased Disability in the Age of Prozac.
Diskusjonen om medisinfrie tilbud innen psykisk helsevern har psykiatriens indre konflikter eksponert (Tidsskrift Norske Legeforening No. 6, 21. mars 2017). Står gamle sannheter for fall? Kan det tyde på forandringer? Er vi på vei mot et paradigmeskifte?
Allikevel propagerer psykiatriprofessorene Jan Ivar Røssberg, Ole A. Andreassen, Stein Opjordsmoen Ilner en realitetsfjern (2), endringsresistent og kunnskapsresistent vrangforestilling at antipsykotika for "det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet."(Legetidsskrift). Denne vrangforestilling hindrer at åpning for medikamentfri behandling i retningslinjene blir brukt («eksperimentell, uetisk», et tilbakeskritt, gigantisk feilgrep, dvs. faglig uforsvarlig) og legitimerer ulovlig tvangsmedisinering. Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2009 PORT Treatment Recommendations). Hittil er Fylkeslegens praksis når det gjelder klager mot tvangsmedisinering svekket av naiv uvitenskapelig tro på psykiaternes påstander og vrangforestillinger. Fylkeslegen avslår 93% av klagene og framstår dermed som et nærmest latterlig klageorgan (Ketil Lund) som legitimerer denne ulovlige og helseskadelige praksis. Sivilombudsmannen påpeker i Lov og Rett 05 / 2017 (Volum 56). Psykisk helsevern og tvangsmedisinering: «Vi er her i legalitetsprinsippets kjerneområde: Tvangsmedisinering skal ikke forekomme uten at lovens krav er oppfylt.». Egentlig «må tvangsmedisinering forbys» (Ketil Lund).
For å få psykiatrien på den riktige siden av loven trengs det et løft av Helsedirektoratets «Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med psykoselidelser» slik at ikke Fylkeslegen fortsetter sin ulovlige praksis av et latterlig tilsyn.
Forstås retningslinjene slik at kapittel 8.13 «Behandling med legemidler» ikke til hinder for medisinfri behandling?
På side 59 av psykoseretningslinjene omtales medisinfri behandling slik: «En må sørge for at pasientene får adekvat informasjon om virkninger og bivirkninger, og, så langt det er forsvarlig, må pasientens ønske om legemiddelfri behandling respekteres.» All tvangsmedisinering dokumenterer at pasientens ønske ikke respekteres, fordi legemiddelfri behandling ikke ble ansett forsvarlig. Hvilken rolle spiller retningslinjene her?
Prof. Andreassen betegner «Medisinfrie tiltak for psykoselidelser er fortsatt et sjansespill» med henvisning til retningslinjene «det finnes flere retningslinjer for psykiske lidelser (..) men ingen inneholder medikamentfri sykehusbehandling».
I polemikken (gigantisk feilgrep) mot medisinfri (Helseminister på ville veier) behandling bruke PROFESSOR Tor K. Larsen retningslinjene slik:
«Å ikke tilby
medikamentell behandling er ikke bare i strid med sunn fornuft (eller
vitenskapelig basert kunnskap, om man vil), det er også i strid med
Helsedirektoratets Nasjonale Faglige Retningslinjer for behandling av
psykoselidelser (2013)... All forskning tilsier at den beste
behandlingen av alvorlige psykiske lidelser som psykoser, manier
eller dype depresjoner skal integrere psykologiske og biologiske
metoder. Behandling som både tilbyr medisiner, samtaleterapi og
stressreduserende tiltak er mest virksom. Å ikke tilby medikamentell
behandling er ikke bare i strid med sunn fornuft (eller vitenskapelig
basert kunnskap, om man vil), det er også i strid med
Helsedirektoratets Nasjonale Faglige Retningslinjer for behandling av
psykoselidelser...
For meg synes det som om helseministeren har
latt seg manipulere til å etablere et behandlingstilbud som ikke
følger Helsedirektoratets egne anbefalinger.»
Retningslinjene argumenterer slik:
Side 75:
Legemidler med antipsykotisk effekt er en av de
behandlingsformene som har godt
dokumentert virkning på
symptomene ved psykoselidelser.
...
De fleste som har fått en
psykosediagnose, vil på et tidspunkt bruke legemidler med
antipsykotisk effekt. Enkelte vil også bruke andre typer
psykofarmaka, som antidepressive
legemidler. Indikasjonen for bruk
av legemidler med antipsykotisk effekt er ikke alltid å
Side
76
redusere psykosesymptomene, legemidlene kan også bidra til å
redusere angst og
indusere søvn. De har også en viktig plass i
behandlingen gjennom å kunne forebygge
tilbakefall.
...
Mer
enn 100 kontrollerte studier viser at antipsykotiske legemidler har
en klart bedre
effekt enn ikke-virksomme legemidler (placebo) når
det gjelder å redusere akutte
psykosesymptomer, som
hallusinasjoner, vrangforestillinger og desorganisering.
Avhengig
av pasientgruppen, vil 50–80 % av pasientene som får virksomt
legemiddel, bli
betydelig bedre, sammenlignet med 5–40 % av dem
som ikke får virksomt legemiddel
(14;296). Fordi legemidlene
reduserer risikoen for tilbakefall, brukes de også forebyggende
i
langtidsbehandling.
(Interpretasjon: «Avhengig av pasientgruppen, vil 50–80 % av pasientene som får virksomt legemiddel, bli betydelig bedre, sammenlignet med 5–40 % av dem som ikke får virksomt legemiddel (14;296).» Det er vanlig med spredning i metaanalyser og da brukes gjennomsnitt, dvs. 65% - 22,5% dvs. ca. 42,5% blir bedre som følge av legemidlet. «En metaanalyse med data fra 35 studier viser at tilbakefallsrisikoen ligger på rundt 20–25 % det første året etter en psykoseepisode.Dersom behandlingen avsluttes, stiger den til rundt 55 % (297).» 55% minus 20-25% gir 30-35% virkning. «En tilsvarende metaanalyse med 66 studier fant en sammenlagt (kumulativ) tilbakefallsrate hos pasienter som avsluttet behandling, på 53 % over 6–10 måneder, mens risikoen var på 16 % hos de som fortsatte (298).» Dette tilsvarer 37% effekt.
Her brukes utdaterte resultater bl. a. ref. 14: Dixon LB, Lehman AF, Levine J. Conventional antipsychotic medications for schizophrenia. Schizophr Bull 1995;21(4):567-77 som er fra 1995.
Ref 303 er Leucht et al 2009 oppført men ikke brukt. Her er effekten for kort tids behandling er 41% og 24% for placebo = 18% dvs. NNT(Number Need to Treat)=6. Placebo skal trekkes ifra, da pasienter som ikke tar nevroleptika ikke får bivirkninger og unngår langtidsproblematikken. Leucht et al 2012 er ikke med og behandler vedlikeholdsbehandling med nevroleptika. Studiene omfatter mellom 7 og 12 måneder. Resultatene for tilbakefall er NNT=3 og for å hindre reinnleggelse er NNT=5 og konklusjonene er at mer "focus on outcomes of social participation and clarify the long-term morbidity and mortality". Ref. 296 er riktignok fra 2010 og inneholder råd om medisinering, men jeg kan ikke finne de effektene som er angitt. Feilen er at det brukes utdaterte referanser mange fra 90-tallet der effektene ble anslått for høy (Leucht et al 2009 Fig. 4). Det synes at placeboeffekten blir tilføyet).
[8.13.3.1 Oppstart av behandling for første gang: «Pasienter med førstegangspsykose har vanligvis god behandlingsrespons på antipsykotiske legemidler. Ved adekvat legemiddelbehandling blir over halvparten upsykotiske i løpet av tre måneder.» Retningslinjene gir ingen kilder for størrelsen eller forklaring hva «upsykotiske» betyr konkret. En naturlig forståelse er at psykosen er over. Men antipsykotika fører bare til symptomlette ikke helbredelse av psykosen. Både tidsrommet 3 måneder og virkningen «upsykotisk» er urelistisk og virkelighetsfjern.]
Spesielt anbefalingen 54 er problematisk:
Pasienter med tilbakefall bør tilbys langvarig
vedlikeholdsbehandling (opp til fem år).
Pasientens kliniske
status, inkludert symptomer og bivirkninger samt behov for fortsatt
behandling, bør evalueres grundig minst én gang årlig.
Bjornestad, Larsen et al. 2017 innrømmer at evidens for vedlikeholdsmedisinering mangler: «Due to the lacking long-term evidence base (Sohler et al. 2015)...» Fra et evidensbasert synsvinkel er denne anbefaling av langtidsmedisinering eksperimentell, uetisk og feil.
Open dialogue
rapporterer 80% recovery og forekomsten av
psykoser ble redusert fra 33
til 2 per 100 000 innbyggere per år.
Bjornestad,
Jone et al. 2017 fant i “Antipsychotic treatment: experiences
of fully recovered service users”: “(b)etween 8.1 and 20% of
service users with FEP achieve clinical recovery (Jaaskelainen
et al., 2013)” med standard behandling etter gjeldene
retningslinjer.
Open dialogue bruker ca.
83% som er behandlet medisinfritt uten antipsykotika i et
lagtidsperspektiv og det samvarierer mer enn 60%
økning i recovery. Morrison
et al 2014: viser i “Cognitive therapy for people with
schizophrenia spectrum disorders not taking antipsychotic drugs: a
single-blind randomised controlled trial.” at
kognitiv terapi reduserer symptomene betydelig og anbefales.
Man
var så overbevist om nevroleptikas fortreffelighet at det finnes
ingen forskning som sammenligner antipsykotika medisinering med
psykososial
behandling eller fysisk
aktivitet selv om effekten av fysisk aktivitet er dokumentert
(Gorczynski
P, Faulkner, G 2010). Dette er ingen reklame for psykiatrien.
Psykiatrien har sabotert Opptrappingsplanens mål om reduksjon av tvang og fremme av recovery. Korrekt registrering av tvang, f. eks. beltelegging ble også sabotert i årevis. Helse Midt-Norge har i mange år hadd for dårlig innrapportering av tvang til å komme med i oversikter. St. Olavs hospital er verstingen med 9 av 10 beltelegginger ikke rapportert (VG 24.4.16). VGs innsyn i beltelegging viste at psykiatrien er et «rettssikkerhetsmessig katastrofeområde» (VG 24.11.16). Nå omgår Helse Midt Norge påbudet om medisinfrie avdelinger for alle diagnosegrupper med ikke å ta imot psykosepasienter. Bakgrunn er at tilbudet vurderes faglig uforsvarlig noe foreldete og uklare retningslinjene åpner for.
Riktignok har psykiatrien klart å lure seg selv, legeforeningen, Fylkeslegen og Helsedirektoratet at behandling med antipsykotika er nødvendig og hjelper de fleste, men ikke pasientene: «Pasientene og personalet har ulikt syn på om medisiner er nødvendig» (Erfaringskompetanse.no 2012:3). Så gir staten psykiaterne som har en realitetsbrist angående virkningene av antipsykotika makt til å tvangsmedisinere under påskudd at pasientene er alvorlig sinnslidende og vet ikke sitt eget beste.
Mens motstand mot reduksjon av tvang og medisinfri behandling foregikk i mange år i det stille kommer nå et «hylekor» og polemikk "Er det en menneskerett å få gå til grunne?" mot reduksjon av tvang og styrking av menneskerettighetene i ny lov om psykisk helsevern. En realistisk framstilling av behandlingseffekten i retningslinjene kan gjøre diskusjonen mer saklig og redusere feilaktig fratagelse av samtykkekompetansen, basert på urealistiske vurderinger av behandlere.
Helsedirektoratets politikk å følge opp loven er mislykket og hjelpeløs. Er det et rop om hjelp? Trenger Helsedirektoratet hjelp mot psykiatriens manglende vilje å respektere lovbestemte pasientrettigheter og vitenskapelige effekter av medisinering?
I lys av fornuften, menneskerettighetene og pasienters helse må Helsedirektoratet oppdatere retningslinjene og dermed hjelpe psykiatrien og Fylkeslegens tilsyn til å komme seg på riktig side av loven. Dermed kan nødvendigheten å forby tvangsmedisinering gjøres mindre aktuell.
Mvh
--
--
Walter
Keim
Netizen: http://walter.keim.googlepages.com
Pasientenes erfaringer med fravær av beskyttelse mot
helseskadelig behandling, menneskerettigheter, demokrati og
rettssikkerhet
http://wkeim.bplaced.net/files/pasienterfaringer.html
Referanser:
Dagens Medisin 24.9.17. ANTIPSYKOTISK MEDISIN: Langvarig bruk reduserer tilfriskning for mange pasienter (dvs. ca. 40%) https://www.dagensmedisin.no/artikler/2017/09/24/langvarig-bruk-reduserer-tilfriskning-for-mange/
Dagens Medisin 4.8.16. Realitetsfjernt om medikamentfri behandling: https://www.dagensmedisin.no/artikler/2016/08/04/realitetsfjernt-om-medikamentfri-behandling/
13.11.2015: Legemiddelverket (og Helsedirektoratet) oppfordres å slutte å legitimere helseskadelig langtidsmedisinering med antipsykotika: http://wkeim.bplaced.net/files/Aapent_brev_lmv.html
|
Emne: SV: Langtidsbruk av antipsykotika reduserer «recovery» for ca. 40 % av pasientene |
|
Fra: <Karin.Irene.Gravbrot> |
|
Dato: 14.09.2017 11:43 |
|
Til: Walter Keim <walter.keim@gmail.com> |
|
CC: Torhild Torjussen Hovdal, "Anne Solberg" |
Hei
Avdeling psykisk helsevern og rus har fått oversendt ditt brev som har gått til ulike instanser.
Vi leser dine innspill som et ledd i vårt ansvar med å følge med på utviklingen i tjenestene.
Når det gjelder behandling uten antipsykotiske legemidler er de nasjonale anbefalingene i Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med psykoselidelser (IS-1957), kapittel 8.13 Behandling med legemidler ikke til hinder for det.
Før vi kan vurdere behovet for revisjon av retningslinjen, trenger vi oppdaterte kunnskapsoppsummeringer. Folkehelseinstituttet har flere oppdrag knyttet til dette nå, og nylig publiserte de to av rapportene vi har bestilt.
Disse er:
og
Eksempel på en systematisk oversikt som er under arbeid er prosjektplan-langtidsbehandling-med-antipsykotika-29_06_17.pdf
Når vi har mottatt resultatene på alle bestillinger, vil vi ha et større grunnlag for videre beslutninger. Vi følger også med på utviklingen av alle tiltakene i landet som nå tilbyr behandling uten antipsykotiske legemidler.
Vennlig hilsen
NN
seniorrådgiver
avdeling
psykisk helsevern og rus, divisjon
spesialisthelsetjenester
Helsedirektoratet
Pb 7000 St.
Olavs plass, 0130 Oslo, Universitetsgata 2
Fra:
Walter Keim
[mailto:walter.keim@gmail.com]
Sendt:
23. august 2017
18:01
Til:
Postmottak (Ekstern post
til arkivet); folkehelseinstituttet@fhi.no;
post@legemiddelverket.no;
post@kunnskapssenteret.no;
pasientsikkerhetsprogrammet; post@erfaringskompetanse.no
Kopi:
_Norsk_senter_for_forskning_på_mentale_lidelser;
Norsk psykiatrisk forening
Emne:
Langtidsbruk av
antipsyckotika reduserer «recovery» for ca. 40 % av pasientene
Åpent brev til Helsedirektoratet, Kunnskapssenteret, Folkehelseinstituttet, Legemiddelverket, Pasientsikkerhetsprogrammet, NORMENT, Erfaringskompetanse
Se hele brevet her: http://wkeim.bplaced.net/files/svar-recovery-uv.html
Results of long-term use of antipsychotic drugs: