Generelle prinsipper for god praksis: Tjenestetilbudene skal utvikles slik at de fremmer uavhengighet, selvstendighet og evnen til å mestre eget liv: Utredning, behandling og oppfølging av personer med psykoselidelser
New WHO guidance seeks to put an end to human rights violations in mental health care, Verdens helseorganisasjon WHO 10. juni 2021
Til Helsedirektoratet (Saksnr. 2022/51462-1). Kopi: Statsforvalter Oslo og Viken, LDO (2022/2321-1), NIM, pasientorganisasjoner [oppdatert 2025]
Statsforvalternes vedtak om tvangsmedisinering argumenterer på basis av retningslinjene for psykosebehandling og på basis av Helsedirektoratets brev 23.3.19. Statsforvalternes vurdering av samtykkekompetanse inviterer til spørsmålet om statsforvalterens forståelse er nøytral og forskningsbasert. Domstolsprøving av tvangsmedisineringsvedtak er i praksis avskåret.
[Siste nytt: De nyeste retningslinjene 13.2.25 fremmer frivillig behandling og psykososiale alternativer:
De
nye Retningslinjer for å behandle psykose med legemidler
ble publisert 13.1.25 og fastslår:
«For pasienter som ikke
ønsker å bruke antipsykotika, tilbys andre
behandlingstiltak»
«Samvalg, fokus på pasientens preferanser
og medvirkning er forankret i pasient- og brukerrettighetsloven og
FNs konvensjon om rettigheter til mennesker med nedsatt
funksjonsevne (CRPD)» CRPD forbyr tvangsmedisinering.
WHO
sine retningslinjene (som de nye retningslinjene henviser til) «WHO
2023 (mhGAP) guideline»
fastslår:
"People
living with psychotic disorders should be involved in medicine
choice in a supported decision-making process, without coercion and
in line with human rights instruments"
"CBT was
significantly superior to treatment as usual (TAU) for the outcome
“overall symptoms”
"For
the outcomes of “quality of life” and “functioning”, CBT was
significantly superior to TAU. The other interventions showed
small-to-medium non-significant effects."]
Innhold
Statsforvalteren skriver i tvangsmedisineringsvedtaket basert på retningslinjene 1
Loven og forarbeidene 1
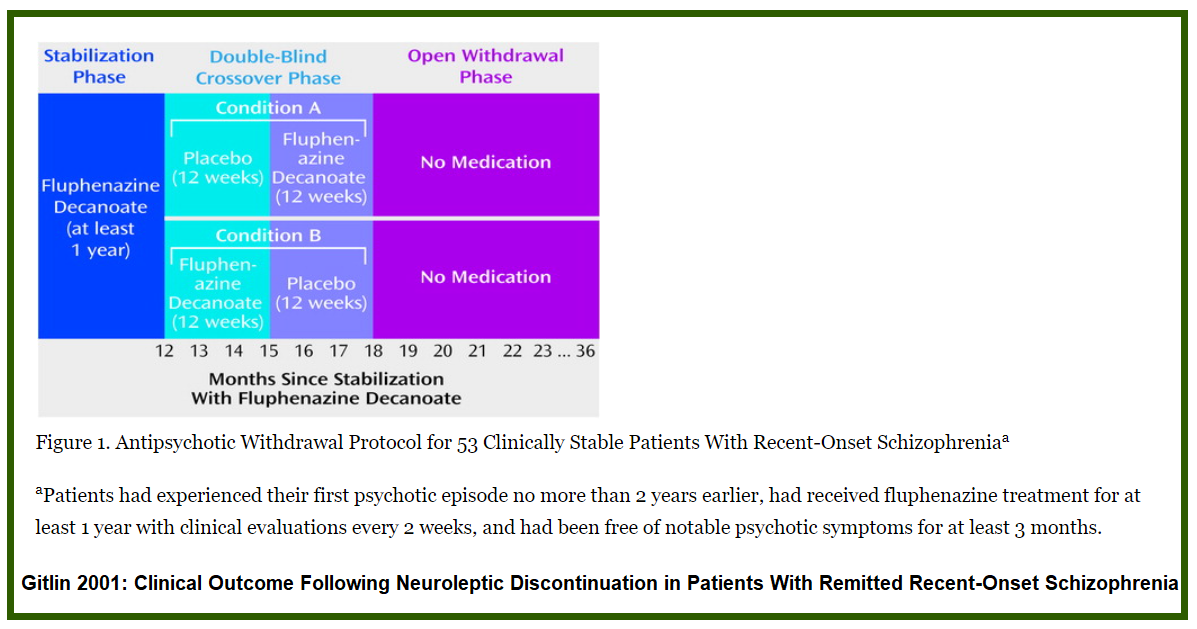
Viser Gitlin et al. 2001 96% beskyttelse mot tilbakefall? 2
Helsedirektoratets veileding 23.3.19 4
Vurdering av samtykkekompetanse får fram spørsmålet om statsforvalterens forståelse er forskningsbasert 6
Rettssikkerhetsskandale: Domstolsprøving av tvangsmedisineringsvedtak er i praksis avskåret 7
Dette er hva Statsforvalteren skriver i tvangsmedisineringsvedtaket:
«Vi har registrert at retningslinjene ble endret i juni 2022, men dette gjaldt anbefalingene om bruk av kartleggingsverktøy. I retningslinjene (s. 76) er det ellers referert til en rekke studier som viser økende tilbakefall ved opphør av medisineringen. Ett eksempel som er nevnt, er dette: En undersøkelse av pasienter med schizofrenidiagnose, som var stabile og symptomfrie etter første gangs behandling, og som deretter avbrøt behandlingen, viste at så mange som 78 % fikk tilbakefall i løpet av det første året og 96 % etter 2 år.1 Med dette som bakgrunn er antipsykotisk legemiddelbehandling anbefalt som førstevalgsbehandling både ved akutte psykosetilstander og til forebygging av tilbakefall. Alle pasienter bør derfor tilbys å prøve ut en adekvat gjennomført behandling. 1 Gitlin M, Nuechterlein K, Subotnik KL, Ventura J, Mintz J, Fogelson DL, et al. Clinical outcome following neuroleptic discontinuation in patients with remitted recentonset schizophrenia. Am J Psychiatry 2001;158(11):1835-42. Side: 6/7
Utgangspunkt er loven og forarbeidene:
Lov om psykisk helsevern § 4-4.Vilkår for vedtak om undersøkelse og behandling uten eget samtykke: «Behandlingstiltak kan bare igangsettes og gjennomføres når de med stor sannsynlighet kan føre til helbredelse eller vesentlig bedring av pasientens tilstand, eller at pasienten unngår en vesentlig forverring av sykdommen.»
I forarbeidene til lov om psykisk helsevern Ot. Prp. Nr. 11 (1998-1999) kapittel 8.4.6 var «Departementet (...) av den oppfatning at et strengt faglig forsvarlighetskriterium, krav om grundige forundersøkelser og et krav om «stor sannsynlighet» for at tvangsbehandlingen ville ha en positiv effekt, ville sikre mot overtredelse av EMK artikkel 3» (forbud mot tortur).
«Helbredelse», «vesentlig bedring» og «unngå vesentlig forverring» skal tolkes i lys av forarbeidene dvs. «Utgangspunktet er at mennesker kan og vil være aktive deltagere i samfunnet, som borgere, ikke bare som kunder og klienter.» Det oppnås med å fremme selvstendighet og uavhengighet dvs. recovery definert som tilbakeføring til familien, studier og jobb.
Manglende rettssikkerhet dokumentert i lovforarbeidene: Paulsrudutvalget understreket 2011 at tiden var overmoden for å gi adgang til domstolsprøving av tvangsmedisineringsvedtak etter tvistelovens kapittel 36. Tvangslovutvalget NOU 2019:14 gjentok forslaget. Men dette ble ikke fulgt opp (Marita Skjerlie 2021).
Mine skriverier er ikke alltid like lett å lese, men her har jeg en kort oppsummering:
retningslinjene kan ikke begrunne stor sannsynlighet ... , noe som fremgår allerede fra Sivilombudsmannens meget grundige uttalelser
alle andre studier på side 76 i retningslinjene er metastudier med resultater for både vedlikeholdsgruppen og seponeringsgruppen men ikke enkeltstudien Gitlin et al. 2001 med bare dem som "avbrøt behandlingen" uten gjennomgående vedlikeholdsgruppe.
Gitlin et al 2001 er en enkeltstudie med 53 pasienter uten streng faglig forsvarlighet som undersøker spørsmål om seponering på basis av symptomfokus som kan ikke uten videre brukes i spørsmål om å starte opp tvangsmedisinering (er det det Statforvalterens vedtak handler om?)
Selv ikke Ingrid Melle, Jan Olav Johannessen, Erik Johnsen synker så dypt å bruke Gitlin i sin mislykkete forsøk å legitimere ulovlig tvangsmedisinering, som Helsedirektoratet bruker
Helsedirektoratet bruker ikke Gitlin et al. 2001 i sitt mal for tvangsvedtak
Svært gode recovery resultater av Harrow, Wunderink Åpen dialog (Open dialogue) og kritikken av FHI direktøren viser at legemiddelkapitlet i retningslinjene kan ikke ansees å følge strengt faglig forsvarlighetskriterium og vesentlig bedring som er en forutsetning for tvangsmedisinering
Statsforvalteren driver det som kalles "cherry picking" og selektiv gjengivelse av resultat
At Statsforvalteren skriver "at medikamentell behandling er en anerkjent psykiatrisk metode og faglig forsvarlig." kan åpenbart under ingen omstendigheter begrunne tvangsmedisinering i henhold til loven og forarbeidene. "Retningslinjenes faglig forsvarlighet" kan verken påvise stor sannsynlighet eller vesentlig bedring. Gitlins 96% oppfyller ikke streng faglighet og vesentlighet.
Gitlin M et al. 2001 Clinical outcome following neuroleptic discontinuation in patients with remitted recent-onset schizophrenia er _en_ studie med 53 pasienter uten gjennomgående vedlikeholdsgruppe.
Ifølge retningslinjene kapitel 15.6.1 «Gradering av kunnskapsgrunnlaget i retningslinjene»: Kunnskap som bygger på minst én randomisert kontrollert studie. Nivå 1b og når dermed ikke engang opp til anbefaling "Pasienter med en diagnostisert psykoselidelse bør tilbys å prøve ut et adekvat gjennomført behandlingsforsøk med et antipsykotisk legemiddel." (Gradering 1a).
Gitlin bruker "low threshold for defining symptom reemergence" som oppnår derfor ikke vesentlighet i henhold til pasientens tilstand. I tidsrommet 12 til 18 måneder er halvparten seponert og halvparten får vedlikehold. To grupper gjør det i omvendt rekkefølge. Alle deltagere er i seponeringsgruppen etter 18 måneder. (Se diagram på slutten). Bare 13% blir innlagt igjen. Å unngå innleggelse er et moment i recovery som er målet i opptrappingsplanen og ligger til grunn for generelle prinsipper av god praksis dvs. recovery i retningslinjene. Så selv om den lave terskel for symptomene ser veldig dårlig ut er i et recovery orientert perspektiv 87% av pasientene ikke rammet av å bli innlagt igjen. «However, clinical monitoring and a low threshold for reinstating medications can prevent hospitalization for the majority of these patients.»
Videre er det naturlig å se på de virkninger etter at tilbudet er akseptert som er beskrevet i legemiddelkaptliet ikke vedlikehold som kan inneholde abstinens:
Min største innvending mot denne studien og hele kapitel 8.13 «Behandling med legemidler» i retningslinjene er det Direktøren i FHI skrev etter at jeg foreslo ledelsen skulle bisto en saksbehandler etter at kverulanten Jan Ivar Røssberg hadde erklært en FHI rapport upublisertbar:
(D)e første antipsykotika ble utviklet for omtrent 60 år siden. Troen på disse legemidlene var da så stor at det ikke ble utført en eneste randomisert studie der en gruppe pasienter ikke brukte antipsykotika. Det finnes fremdeles ingen slike studier...Hvis man slutter brått med antipsykotika, er faren for tilbakefall stor. Det er vanskelig å fastslå for den enkelte pasient hvorvidt tilbakefallet skyldes abstinens og hva som skyldes bortfall av en mulig beskyttende effekt av antipsykotika Smedslund, Stoltenberg. Tidsskr Nor Legeforen 2018 doi: 10.4045/tidsskr.18.0729.
I Dalsbø et al., 2019 konkluderte FHI 2019: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose».
96 prosent av pasienter under tvungent psykisk helsevern mottok medikamentbehandling (Bjerkan og Bjørngaard 2011). Ifølge Leucht et al. 2017 er 77% av pasientene behandlingsresistente non-responders, dvs. minst 70% blir medisinert uten nytte. Det er både ufornuftig og faglig uforsvarlig, da bivirkningene dermed ignoreres og mange pasienters recovery svekkes i lengden. Det er tvangsmedisinering som opprettholder denne overmedisineringen. FN rapporteur for helse etterlyser en revolusjon for å få slutt på denne overmedisinering.
Helsedepartementet har 2021 også vurdert at «stor sannsynlighet» for helbredelse ikke oppnås har Sivilombudet 5.11.21 igjen oppfordret å slutte med tvangsmedisinering. Både NIM og LDO etterlyser en vurdering av kunnskapsgrunnlaget for tvangsmedisinering i lys av menneskerettslige forpliktelser.
Når Gitlin og andre ser på "exacerbation or relapse" (forverring eller tilbakefall) vet man fra et vitenskapelig standpunkt ikke hvor mye som skyldes abstinens og det er feil å utelukke abstinens og anta "at sykdommen kommer tilbake" som klinisk erfaring gjør.
Det er også bekreftet i den seriøse delen av Ingrid Melle, Jan Olav Johannessen, Erik Johnsen som er oversendt som vedlegg til Statsforvaltere 22.3.2019 og har ordlyden: «Det har vært oppfattet som uetisk å gjøre sammenliknende studier mot placebo».
Retningslinjene for psykoselidelser anbefaler å tilby antipsykotika på basis av metastudier:
Mer enn 100 kontrollerte
studier viser at antipsykotiske legemidler har en klart bedre
effekt
enn ikke-virksomme legemidler (placebo)... Avhengig av
pasientgruppen, vil 50–80 % av
pasientene som får virksomt
legemiddel, bli betydelig bedre, sammenlignet med 5–40 % av
dem
som ikke får virksomt legemiddel (ref. 14 fra 1995)
For
å finne den farmasøytiske effekt må placeboeffekten fratrekkes.
Gjennomsnittet er (50+80)/2 = 65% for legemiddel og 22,5 % placebo
dvs. 42,5 % farmasøytisk effekt tilsvarende NNT 2,35. Man kan ikke
ta med placeboeffekten, spesielt ikke for tvangsmedisienering som kan
bli en noceboeffekt. Den farmasøytiske effekt blir altså mellom NNT
2 og NNT 3, dvs. mindre enn 50%.
Dette
bekrefter Melle/Johannessen/Johnsen med ordene: "Et vanlig
brukt mål på effektstørrelse er «numbers needed to treat» (NNT).
Effektstørrelsen ved bruk av antipsykotisk medikasjon for akutte
symptomer ved schizofreni i tidlige
studier
tilsvarte
en NNT på 2-3, det vil si svært god effekt. Nyere studier finner
noe lavere effektstørrelser, med NNT opp mot 6" f. eks. Leucht
et al. 2009 som er med i retningslinjene som referanse 303 men
ikke brukt. Leucht et al. 2009
finner at gamle studier hadde høyere effekt (Fig.
4).
Retningslinjene anbefaler angående tilbakefall:
Fordi legemidlene reduserer
risikoen for tilbakefall, brukes de også forebyggende
i
langtidsbehandling. På dette området finnes det mer enn 60
kontrollerte studier:
En metaanalyse med data fra 35 studier (3500 pasienter) viser at tilbakefallsrisikoen ... (ref. 297 fra fra 1993)
En tilsvarende metaanalyse med 66 studier ... (ref. 298 fra 1995)
En undersøkelse av (53)
pasienter med schizofrenidiagnose, som var stabile og
symptomfrie
etter første gangs behandling, og som deretter
avbrøt behandlingen, viste at så mange
som 78 % fikk
tilbakefall i løpet av det første året og 96 % etter 2 år (ref.
299: Giltin et al. 2001)
Alle seponeringsstudier er fra 90 tallet og sammenlikner seponering med vedlikehold bortsett fra Giltin som har bare for 3 av 24 måneder vedlikeholdsbehandling. Av den for helsen relevante innleggelse er bare 13% av pasientene rammet.
Leucht et al. 2012 en metastudie som forelå ved publisering av retningslinjene angir 64% for seponering/placebo og 27% for vedlikeholdsgruppen, dvs. NNT 3 etter 7 til 12 måneder. Denne fordel forsvinner etter 3 år (Schlier et al. 2023). Når det gjelder deltagelse i arbeidslivet stryker denne symptomfokusering: Seponeringsgruppen er ikke dårligere.
«Helbredelse» og «pasientens tilstand» i lovteksten tolkes som recovery orientering i forarbeidene Ot. Prp. Nr. 11 (1998-1999). Symptomfokuseringen av statsforvaltere basert på legemiddelkapitlet er i et spenningsforhold til generelle prinsipper av god praksis i retningslinjene som vektlegger recovery dvs. pasienten kommer tilbake til familien, studier og arbeid.
Vedlikeholdsmedisinering er tatt opp i Ceraso et al. 2022: A Cochrane Systematic Review and Meta-analysis. I tillegg til NNT 3 for beskyttelse for «tilbakefall» er her reinnleggelse (NNT 9) , livskvalitet (NNT 10) og sosial fungering (NNT 7) med som gjenspeiler recovery bedre. Det viser seg at det er bare mellom 10% og 14% av pasientene som har fordeler dvs. veldig langt fra «stor sannsynlighet».
I retningslinjene er også Ref 303 Leucht et al 2009, oppført men ikke brukt. Her er effekten for kort tids behandling er 41% minus 24% for placebo = 18% dvs. NNT(Number Need to Treat)=6. Men referansen er bare brukt å argumentere at førstegerasjon og andregenerasjons antipsykotika er sammenliknbart. Leucht et al. 2009, Figur 4 viser at tidligere studier viste mye bedre effekt. Så retningslinjene bedriver effektjuks som svekker ytterligere streng faglig forsvarlighet nødvendig for tvangsmedisinering (1).
Et annet eksempel for statsforvalterens argumentasjon med sitat fra Helsedirektoratets veiledning 23.3.19 som inneholder feilinformasjon og saboterer Sivilombudsmannen dvs. er villedende:
I brev om kunnskapsoversikt oversendt oss fra Helsedirektoratet datert 22.03.19 står blant annet følgende:
«Det er svært gode holdepunkt for reduksjon av psykotiske symptomer ved bruk av antipsykotiske medikament i akuttfase av schizofreni og andre alvorlige psykoser. Bruken er anbefalt i alle internasjonale behandlingsretningslinjer og i tråd med oppsummering fra Paulsrud utvalget. Det er også svært gode holdepunkter for at pasienter som kommer til sin første behandling har bedre effekt av antipsykotisk behandling enn pasienter med tidligere behandling.»
Når det gjelder lovens krav om at medisineringen kan føre til en vesentlig bedring av pasientens tilstand, og at sannsynligheten for dette må være stor, skriver Helsedirektoratet følgende:
«Helsedirektoratet mener videre at ovennevnte kunnskapsgrunnlag tilsier at disse to kravene kan være oppfylt også ved førstegang psykose. Et sentralt moment vil være hvorvidt pasienten er vesentlig preget av psykosesymptomer med derav følgende lavt fungeringsnivå, slik at det foreligger et klart forbedringspotensial.»
Paulsrud utvalget fant at akutt symptomreduksjon skjer for mellom 10% og 20% av pasientene. Da det tilfredsstiller ikke kravet til stor sannsynlighet anså Paulsrudutvalget nåværende praksis ulovlig og derfor som nødvendig å gå bort fra stor sannsynlighet til alminnelig sannsynlighet. Retningslinjene begrunner hvorfor antipsykotika kan anbefales ikke tvangsmedisinering. Kognitiv terapi anbefales med samme evidensstyrke.
Retningslinjene for psykosebehandling kapitel 8.5.1 gir kognitiv terapi samme evidensstyrke som antipyskotika. Effektstørrelsene av medisinfri behandling er større enn den usikre symptomreduksjon av antipsykotika. Det må behandles 11 for å oppnå akutt god symptomdemping med antipsykotika for en (Leucht et al. 2017), men det er 1,5 med dialog terapi og 1,8 med basal eksponeringsterapi dvs. færre enn 2 for å oppnå bedre fungering (GAF). Allikevel forteller mange pasienter ikke å få dette tilbudet og Sivilombudsmannen har funnet avdelinger som har ingen kompetanse på det. Dessverre synes psykologene ikke modig nok til å få fram denne forskningen.
I «Uforsvarlige knep av Helsedirektoratets jurister legitimerer ulovlig tvangsmedisinering i strid med plikten å forebygge tortur» (2) ble Helsedirektoratet imøtegått:
Ingen «stor sannsynlighet» for «helbredelse eller vesentlig bedring»:
Sannsynlighet for akutt god symptomreduksjon er liten: Leucht et al 2017 (9%), og usikker usikker: FHI direktør, FHI Dalsbø et al., 2019, 2019. Vedlikeholdsbehandling Leucht et al. 2012 (en tredjedel) reflekterer også seponering og er irrelevant for recovery
Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose. FHI Dalsbø et al., 2019, Zhu et al. 2017 ble ekskludert da placebogruppen manglet.
Det er tvil at minimal reduksjon av symptomer kan observeres klinisk dvs. det er ikke «klart merkbart»
I retningslinjene er også Ref 303 Leucht et al 2009, oppført men ikke brukt. Her er effekten for kort tids behandling er 41% minus 24% for placebo = 18% dvs. NNT(Number Need to Treat)=6.
Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2010 PORT Treatment Recommendations)
Det er naturlig å ta utgangspunkt i opptrappingens mål recovery som er et generelt prinsipp for god praksis i retningslinjene i tolkning av «vesentlig bedring»
Zhu et al. 2017 er oppført med 50% god symptomreduksjon for farmasøytisk effekt pluss placebo. Da placeboeffekten er gjennomgående større er et konservativ estimat mindre enn 25% farmasøytisk effekt.
Selv 80% effekt ifølge Zhu et al. 2017 for minimal symptomreduksjon gir derfor mindre enn 40% farmasøytisk effekt.
I studien til Zhu og medarbeidere (2017) som er omtalt ovenfor, fant forfatterne at 81 prosent av pasientene oppnådde 20 prosent reduksjon på en vanlig brukt symptomskala, noe som etter utvalgets mening ikke kan kalles en «vesentlig bedring» (NOU 2019:14 Tvangslovsutvalget)
Kahn et al. 2008 angis med 60% uten kontrollgruppe dvs. både farmasøytisk pluss placebo er med. Dette tilsvarer mindre enn 30% farmasøytisk effekt.
Helsedirektoratet regner med placeboeffekten for frivillig behandling, men det er usikker om det kan gjøres for tvangsmedisinering pga. mulig nocebo effekt.
“The use of antipsychotics cannot be justified based on the evidence we currently have. Withdrawal effects in the placebo groups make existing placebo-controlled trials unreliable.” (Danborg et al. 2019).
Vurdering av samtykkekompetanse får fram spørsmålet om statsforvalterens forståelse er forskningsbasert
Etter gjennomgang av sakens dokumenter, og på bakgrunn av samtalen, slutter Statsforvalteren seg til overlegenes vurdering om at pasienten åpenbart mangler samtykkekompetanse når det gjelder den aktuelle medisineringen. Typiske vurderinger er at pasienten forstår informasjonen som gis, men anerkjenner ikke gitt informasjon til å gjelde hen ved bortforklaringer og bagatellisering og at hen ikke trenger medisiner. Det er ikke mulig å få resonnere rundt muligheten for at hen kan vært psykisk syk og behandlingstrengende. Således evner pasienten ikke å ta en informert og veloverveid beslutning omkring behandling.
Hvem lytter statsforvalteren til? Det kan stilles spørsmål om hvem som har rett pasienten eller psykiaterne når det gjelder årsak, diagnostisering og medisinering.
I «Som dag og natt? Om forskjellen i forståelse mellom misfornøyde brukere og ansatte.» (AFI-notat 9/2011) kommer det fram at «Pasientene og personalet har ulikt syn på om medisiner er nødvendig. En av de mest fremtreende forskjellene mellom pasienter og personalet er synet på bruk av tvang» som gjelder for standardbehandling dvs. Treatment-As-Usual (TAU).
Her skal meningene av pasienter og behandlere om årsaken til psykoser, medisinering og behandling gjennomgås på bakgrunn av forskning. Behandlere tar feil, derfor vil bortfall av tvangsbehandling gavne helsen. Å høre på pasientene har potensial å firedoble kapasiteten.
|
|
Pasienter |
Psykiatere |
|
Årsak til psykose |
hovedsaklig sosialt betinget |
hovedsaklig biologisk |
|
Medisinering |
Opp til 93% slutter |
96% av tvangsinnlagte medisineres (Bjerkan og Bjørngaard 2011). 93% av alle akutt pasienter i en 10 års perisode Haukeland sykehus (Strømme et al. 2022). 98%-100% i England. |
|
Diagnose |
97% tror ikke å være syk (Murray, Dean 2008) |
DSM, ingen sykdomsinnsikt og nektelse bekrefter diagnosen |
Hva sier forskningen?
Årsak: Det finnes ingen evidens for at psykose er genetisk betinget (Hamilton 2008). Ny kunnskap om genetikk (epigenetikk) tilsier at vi må endre vårt syn på årsaker til psykologiske vansker «Ingen gener for psykiske lidelser». Det finnes en sammenheng av psykoser og fattigdom (Eaton 2008, Harrison 2001). Barndoms traume henger sammen med psykose (Read et al. 2008). Å være utsatt for 5 typer traumer fører til 194 ganger større forekomst av psykose (Shevlin et al. 2007). Disse føringene er så sterk at Store medisinske leksikon på snl.no gikk 2021 over i retning av en «stress-sårbarhetsmodell» som kan involvere genetikk, virusinfeksjoner i svangerskapet, fødselskomplikasjoner, næringsmangel og så videre. Johannessen et al. 2021: Moderne psykoseforståelse: Fra hjernelidelse til stresslidelse:. «(I) forhold til de alvorligste psykiske lidelsene må vi innse at dagens medikamenter ikke er så effektive som man kunne håpe.»
Medisinering: Folkehelseinstituttet
konkluderer 2019 i Nytteverdien
av behandling for voksne med primær psykose: «Det er usikkert
om symptomer på psykose påvirkes av antipsykotika ved tidlig
psykose.» Bola 2011 og FHI
2021 ISBN 978-82-8406-251-8: The
effect of antipsychotics on first episode psychosis kommer til
samme resultat.
God
symptomreduksjon for akutt farmasøytisk effekt er for 9%,
(Leucht et
al. 2017) av pasientene men effekten er usikker da
antipsykotikanaive pasienter mangler. 9%
av pasientene og 62% av
behandlere anser langvarig medisinering som veldig nyttig
(Lauveng
et al. 2021). Det
finnes ingen evidens for langtidsmedisinering utover 3 år (Sohler
et al. 2015). Liten usikker effekt og at 94%
(Lindström E et al 2001)
opplever bivirkninger fører til at «opp
til 93%» slutter med nevroleptika. «The United Nations Special
Rapporteur on the right to health Mr. Pūras has called for «World
needs “revolution” in mental health care». “There is now
unequivocal evidence of the failures of a system that relies too
heavily on the biomedical model of mental health services, including
the front-line and excessive use of psychotropic medicines, and yet
these models persist”. Johannessen
et al. 2021: Modern
understanding of psychosis: from brain disease to stress disorder:
"we must realize that
today’s drugs for the most serious mental disorders are not as
effective as one might hope"
Diagnose: Problemer med reliabilitet (Rosenhan 1974, Copeland et al. 1971, Harron et al, 1992). Dr. Allen Frances som var selv med i DMS IV anbefaler å være skeptisk. Et flertall av bidragsytere til DSM har finansielle bindinger til den farmasøytiske industri. Former NIMH director, Steven Hyman, now running an institute at Harvard, was even harsher: the new manual, he wrote dismissively, “was an absolute scientific nightmare.” (A History of Psychiatry’s Bible ALLAN V. HORWITZ). Eit farvel til psykiatrisk diagnostikk.
Feil utgangspunkt med biologisk årsak kan gjøre at pasienter får ikke kognitiv terapi foreslått i retningslinjene og behandlere spør ofte ikke om mulige barndomstraumer.
Statsforvaltere er for lite forskningsorientert og for nær psykiaternes feiloppfatninger. Pasienter kan ha gode grunner til å tvile på trosbasert medisinering av nesten alle men statsforvalteren evner ikke å gjennomskue psykiaternes feilinformasjon og har ikke uten grunn blitt kalt en «nærmest latterlig tilsyn».
I mange land i Europa er grunnlaget for bruk av tvang en domstolavgjørelse. I Finland, Island, Nederland og Frankrike var det allerede 2015 ingen hjemmel for tvangsmedisinering i lang tid.
Sivilombudsmann Aage Thor Falkanger uttalte i en artikkel fra 2017 (Psykisk helsevern og tvangsmedisinering, Lov og rett 05/2017 (Volum 56)) at «… domstolsprøving av tvangsmedisineringsvedtak i praksis er avskåret».
Paulsrud-utvalget NOU 2011: 9 uttaler at hovedproblemet med gjeldene rett (phvl. § 4-4) er at «... lovens strenge materielle krav ikke har blitt fulgt i praksis».Det var mange personer som er blitt tvangsbehandlet uten hjemmel til det, og uten mulighet til domstolsprøving:
Den eneste vei som står åpen for pasienten, er for egen regning å anlegge ordinært søksmål om gyldigheten av vedtaket, eventuelt fastsettelsessøksmål om brudd på menneskerettskonvensjonene, men det skjer naturlig nok ikke. Domstolene tar heller ikke standpunkt til holdbarheten av tvangsmedisinering i utskrivningssaker, selv om alle sider av saken i prinsippet skal vurderes
Paulsrud-utvalget NOU 2011: 9 uttalte 2011 i utredningen at:
«… tiden i dag fremstår som overmoden for en reform der det gis anledning til domstolsprøving av tvangsmedisineringsvedtak etter de særlige søksmålsreglene i tvisteloven kapittel 36, som blant annet skal sikre raskere behandling».
Paulsrudutvalget understreket at tiden var overmoden for å gi adgang til domstolsprøving av tvangsmedisineringsvedtak etter tvistelovens kapittel 36. Ikke minst vil muligheten for domstolsprøving etter alt å dømme måtte føre til krav om mer holdbare begrunnelser av vedtakene.
Det kan spørres om rettssikkerheten ved tvangsmedisinering er tilstrekkelig etter norsk rett, og om vilkårene de lege lata oppfyller retten til en effective remedy.
Det er uttalt i tvangslovutvalget NOU 2019: 14 at:
«… rettssikkerhetsproblemene er så store ved tvangsmedisinering at det bør åpnes for søksmål etter kapittel 36».
«At det foreligger usikkerhet rundt hvorvidt vilkårene i bestemmelsen forstås så strengt som de skal, taler videre for at det bør gis adgang til domstolsprøving av tvangsmedisineringsvedtak etter tvistemålsloven §36, slik at pasienten får rett på fri rettshjelp.» (Lundgren, Lovise ref. 5)
I EMDs rettspraksis er det, så vidt NIM kan se, ingen saker der spørsmålet om tvangsmedisinering som behandlingstiltak virkelig har blitt underlagt en prinsipiell prøving (NIM 16.12.2019 Høringssvar – NOU 2019: 14 Tvangsbegrensningsloven).
At tvangsmedisinering kunne krenke artikkel 3, ble anerkjent allerede i EMDs dom Herczegfalvy mot Østerrike, 24. september 1992, klagenr. 10533/83, avsnitt 82. Ombudsmannen mener at et senket prognosekrav fremstår problematisk ut fra myndighetenes plikt til å forebygge umenneskelig og nedverdigende behandling og ut fra vurderinger av forholdsmessighet. Så vidt ombudsmannen kjenner til, har EMD ikke avsagt dommer i tiden etter ikrafttredelsen av CPRD, der behandlingstiltak innen psykisk helsevern har vært vurdert opp mot forbudet i EMK artikkel 3. Fra et lovgiverperspektiv bør det tas høyde for at EMDs fremtidige vurdering kan tenkes å bli påvirket av CRPD (Sivilombudsmannen 30.12.2019 Høringssvar – NOU 2019: 14 Tvangsbegrensningsloven).
I de 46 lagmannsrettsavgjørelser etter tvistelovens kapittel 36 er det ingen der retten vurderer vilkårene i phvl. § 4-4. Det er ikke funnet noen høyesterett eller lagmannsrettsavgjørelser som gjelder vedtak om tvangsmedisinering utenfor tvistelovens kapittel 36. (se Domstolstilgang for vedtak om tvangsmedisinering etter psykisk helsevernloven. Er rettssikkerheten tilstrekkelig? Marita Skjerlie. Masteroppgave i rettsvitenskap, Jur 3902-1, Vår 2020).
Veronica Fjeld spør 2021 i: «Begrunnelsesplikt ved tvangsmedisinering som rettssikkerhetsgaranti» spørsmål «Har lovendringene i rettshjelploven og psykisk helsevernloven i 2017 bedret rettssikkerheten?» og konkluderer «Det kan vanskelig aksepteres at den fungerende rett avviker fra gjeldende rett for et av de mest alvorlige inngrepene som hjemles i norsk rett».
Walter Keim
Rindal, 6.11.22
Oppfølging:
Inkorporering av CRPD. Likestillings- og diskrimineringsombudets anbefalinger om norsk rett og praksis: «Sikre avklaring av kunnskapsgrunnlaget om effekt av tvangsmedisinering, herunder avklare om eksis-terende kunnskap om positiv effekt og bivirkningertilsier at tvungen medisinering med antipsykotika oppfyller kravene til «god behandling» jf CRPD artikkel 25 b) og krav til forholdsmessighet for inn-grep som følger av så vel CRPD som øvrige mennes-kerettskonvensjoner...Justis- og Helse- og omsorgsdepartementet må sikre at tvangsmedisinering må inkluderes i klager etter tvistelovens kapittel 36, se også nedenfor om rettssikkerhet» https://www.ldo.no/globalassets/_ldo_2019/_bilder-til-nye-nettsider/rapporter/CRPD2023.pfd
Nye retningslinjer gjør det vanskeliger å begrunne tvangsmedisinering: 13.01.2025: Nasjonal faglig retningslinje Psykoselidelser – legemiddelbehandling
Staten dømd for tvangsbehandlinga: https://www.nrk.no/mr/staten-domd-i-lagmannsretten-for-tvangsmedisinering-av-inger-mari-eidsvik-1.17678360
Referanser:
Når skal revidering av retningslinjene endelig bli ferdig? http://wkeim.bplaced.net/files/helsedir-retningslinje-status.html
Uforsvarlige knep av Helsedirektoratets jurister legitimerer ulovlig tvangsmedisinering i strid med plikten å forebygge tortur http://wkeim.bplaced.net/files/helsedir-ulovlig-tvangsmedisinering.html
Veronica Fjeld 2021: Begrunnelsesplikt ved tvangsmedisinering som rettssikkerhetsgaranti. Har lovendringene i rettshjelploven og psykisk helsevernloven i 2017 bedret rettssikkerheten? Det kan vanskelig aksepteres at den fungerende rett avviker fra gjeldende rett for et av de mest alvorlige inngrepene som hjemles i norsk rett
Marita Skjerlie 2021: Domstolstilgang for vedtak om tvangsmedisinering etter psykisk helsevernloven. Er rettssikkerheten tilstrekkelig? Domstolsprøving av tvangsmedisineringsvedtak er i praksis avskåret
Lundgren, Lovise 2017-07-06. Tvangsmedisinering etter psykisk helsevernloven §4-4 2. ledd bokstav a. Master thesis The University of Bergen, https://bora.uib.no/bora-xmlui/handle/1956/16541