(D)e første antipsykotika ble utviklet for omtrent 60 år siden. Troen på disse legemidlene var da så stor at det ikke ble utført en eneste randomisert studie der en gruppe pasienter ikke brukte antipsykotika. Det finnes fremdeles ingen slike studier...Hvis man slutter brått med antipsykotika, er faren for tilbakefall stor. Det er vanskelig å fastslå for den enkelte pasient hvorvidt tilbakefallet skyldes abstinens og hva som skyldes bortfall av en mulig beskyttende effekt av antipsykotika Smedslund, Stoltenberg. Tidsskr Nor Legeforen 2018 doi: 10.4045/tidsskr.18.0729
Cognitive Behavioral Therapy (CBT) was significantly superior to treatment as usual (TAU) for the outcome “overall symptoms”, “quality of life” and “functioning” (Bighelli et al. 2018) see WHO 2023 (mhGAP) guideline
Til Tone Kaldestad, Helsedirektoratet (ref,
2015/5816) [tilføyet]
Kopi: Helsedepartement,
pasientorganisasjoner, arbeidsgruppen revisjon av
psykoseretningslinjene
Det refereres til "Innføring av medikamentfri behandling i egne enheter i psykisk helsevern - en studie av politisk prosess". Master thesis av Kaldestad, Tone.
Premissen er: « Kritikken (mot medisinfri behandling) dreide seg blant annet om manglende evidensgrunnlag, og det ble stilt spørsmål ved forsvarligheten ved å unnlate å gi medikamentell behandling til pasienter med psykose.»
Først skal den lave, irrelevante og usikrere evidensstørrelsen av akutt symptombehandling med nevroleptika feilaktig kalt antipsykotika dokumenteres. Så vises at vedlikeholdsbehandling er irrelevant når det gjelder recovery. Evidens for langtidsbehandling mangler helt. Så dokumenteres den bedre evidens for medisinfrie behandling (1). En sensasjonell studie viser 2020: Psykososial behandling ikke dårligere enn psykososial behandling med nevroleptika (2).
Mesteparten av pasientene dvs. «opp til 93%» slutter med antipsykotika pga. lav effekt og bivirkninger for 94% (Lindström E et al 2001) . For å oppnå at nesten alle (97,3% Bergstrøm et al. 2018) blir medisinert brukes tvangsmedisinering. Psykiatrien forsvarer tvangsmedisinering med fornektelse av evidens av medisinfri behandling. Helsedirektoratet trenerer lovpålagt reduksjon av tvangsmedisinering dokumenteres.
[96% av pasientene under tvang medisineres (Bjerkan og Bjørngaard 2011). Ifølge Leucht et al. 2017 er 77% av pasientene behandlingsresistente non-responders, dvs. mer enn 70% blir medisinert uten nytte av medisinen. Det er både ufornuftig og faglig uforsvarlig, da bivirkningene dermed ignoreres og kronisk sykdom fremmes. Ufornuften har dominert og diktert i psykiatrien i 60 år og blir legitimert med påstanden at det er uetisk ikke å medisinere.]
Den nåværende overmedisinering av for mange i for lang tid og for høye doser kan bare opprettholdes med internasjonal skyhøyt tvangsmedisinering da pasientene har mer vett enn psykiaterne når det gjelder medisinering og nekter hvis dem har lov.
Både FNs spesialrapportør på rett på helse Dr. Dainius Pūras (overdriven bruk av psykofarmaka) og WHO (transition from mental health services that use coercion and focus almost exclusively on the use of medication) tatt til orde for radikale forandringer der overmedisinering unngås og medisinfrie alternativer står sentralt.
Sammenfatning:
Leucht 2017: Symptomreduksjon akutt «god» effekt for 9%, men effekt usikker (Bola 2011, FHI: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose.»)
Nevroleptikas akutte symptomreduksjon er liten og usikker og irrelevant i forhold til Opptrappingsplans recovery mål, som er med i retningslinjenes prinsipp for god praksis.
Beskyttelse mot «tilbakefall» NNT=3 (Leucht et al, 2012). Mangler antipsykotikanaive pasienter, derfor seponeringseffekt. Det er 50,4 % som er i jobb i placebogruppen men i vedlikeholdsgruppen er det 48,4 %.
For sosial fungering er ifølge Ceraso et al. 2020 fordelen av vedlikeholdsmedisinering bare NNT 7 og tidsavhengig. Det påstås at vedlikeholdsmedisinering beskytter mot tilbakefall, men effekten er tidsavhengig se Figure 7 og blir borte etter ca. 3 år. For mer enn 2 år er seponering mer fordelaktig enn vedlikehold (Schlier et al. 2023).
Bivirkninger for 94% (Lindström E et al 2001) av pasientene. Opp til 93% av pasientene slutter
Behandlere: Nødvendig at piller tas, dvs. 97,3% får nevroleptika på et eller annet tidspunkt (Bergstrøm et al. 2018).
Det finnes ingen evidens for langtidsmedisinering utover 3 år (Bjornestad, Larsen et al. 2017, Sohler et al. 2015, Leucht et al. 2012), dvs. psykiatrien har i 60 år drevet et uetisk, eksperimentell sjansespill
Erfaringsdata, observasjonsstudier, kohortstudier og registerstudier viser at antipsykotika svekker recovery på lang sikt
“The use of antipsychotics cannot be justified based on the evidence we currently have. Withdrawal effects in the placebo groups make existing placebo-controlled trials unreliable.” (Danborg et al. 2019)
FNs spesialrapportør på rett på helse Dr. Dainius Pūras, etterlyser radikale endringer i behandlingen i psykisk helsefeltet (se MadinNorway.org). Dagens praksis, med biomedisinsk tenking og overdreven bruk av psykofarmaka, er mislykket
The WHO Calls for Radical Change in Global Mental Health “Guidance on Community Mental Health Services: Promoting Person-Centred and Rights-Based Approaches.” med forbilder Open dialogue, Basal eksponeringsterapi (BET), Heidenheim klinikk og Soteria Berne.
Bergström, Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) halverer bruken av nevroleptika. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD.
Psykiatriens myter (hjelper 80%, 20% «behandlingsresistent») legitimerer overforbruk
Et flertall av pasienter ønsker medisinfri behandling og evalueringer viser at personlig recovery fremmes
Innhold
Psykiatere har lurt seg selv, FHI og Helsedirektoratet men ikke pasientene 2
Helsedirektoratet trenerer og saboterer reduksjon av tvangsmedisinering 2
Evidens for medikamentfri behandling 3
Polemikken mot medisinfrie behandling totalt ut av proporsjoner 4
Realitetsorientering: Tvangsmedisinering svekker recovery 4
Pasientene ønsker medikamentfri behandling 6
Resultater av medikamentfri behandling er positiv 6
Konklusjon 6
Så langt sammenfatningen av hva forskningen viser. Psykiatrisk praksis har blitt ledet av at "hos det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet."(Legetidsskrift, 12.05.2017), «revolusjon i behandling» og lurt seg selv, FHI (med unntak), Helsedirektoratet og Helsedirektøren med historieforfalskning, realitetsfornektelse, uvilje å rette feil, og motstand mot nødvendige forbedringer. Wenche ten Velden Hegelstad er medforfatter i en studie som referer Jaaskelainen et al., 2013 at recovery gikk ned fra 17,7% i 1955 til 6% etter 1995. Wenche ten Velden Hegelstad driver med desinformasjon om antipsykotika og påsto «Tilfriskningsraten er dramatisk bedret etter at vi fikk antipsykotiske medisiner». Professor Ingrid Melle utelater tidsrommet 1935 til 1955 for å manipulere det slik at antipsykotika får feilaktig æren for framskritt og retter ikke opp feilen.
Medisinering av nesten alle (Bergstrøm et al. 2018: 97%) og ulovlig tvangsmedisinering er resultatet. På tross av denne feilinformasjon lar pasienten ikke lure seg og «opp til 93%» slutter hvis dem har mulighet til det, pga. liten usikker effekt og at 94% (Lindström E et al 2001) opplever bivirkninger. Behandlere som ikke tar hensyn til bivirkningene feiltolker det som at «dette er en vanskelig pasientgruppe å behandle ... på grunn av sykdommen er mange ofte mistenksomme og skeptiske til behandlingen.» FHI rapport 8-2009. Med hjelp av tvangsmedisinering blir det – på tross av motstand – oppnådd at nesten alle medisineres.
For pasientene er kontakt med påståelige behandlere som tror på Røssberg og Hegelstad plagsom og fører til konflikter.
“The use of antipsychotics cannot be justified based on the evidence we currently have. Withdrawal effects in the placebo groups make existing placebo-controlled trials unreliable.” (Danborg et al. 2019)
Mens den psykiatriske maktelite er veldig kritisk er fagfolkene som gjennomfører medisinfri behandling positive: «Fagfolk var generelt svært positive til medikamentfri behandling...ved slutten var hele 90 % positive» (Sluttrapport Helse Bergen desember 2019: Medikamentfriebehandlingsforløp for personer med psykoselidelser).
Psykiatrisk praksis har i 2 årtier ignorert og sabotert sine lovforpliktelser: Tvangsinnleggelser gikk opp med 50% fra 5719 til 8682 i perioden 2001 til 2020, det høyeste i Europa 10 ganger høyere enn Italia og Portugal.
I oppdragsbrevet 19.3.2010 ble det pålagt: «Systematisk innføring av alternative metoder til tvang, herunder medisinfrie behandlingstilbud»
Arbeidsgruppe «Retningslinje om forebygging, reduksjon og riktig bruk.av tvang» i 2015 ble ikke gjennomført og skulle inngå i arbeidet med pakkeforløpene. Men pakkeforløp egnet seg ikke.
Tvangsbehandling deriblant tvangsmedisinering inngår ikke i faglige råd 2019 «Tvang i psykisk helsevern for voksne – forebygging og riktig bruk av tvang». «Dette begrunnes med at slike anbefalinger inngår i ulike nasjonale faglige retningslinjer og pakkeforløp».
Å forlate formålet med reduksjon av tvang tilfredsstiller psykiaterens motstand mot tvangsreduksjon men er i strid med Strategi 2012-2015, med Helsedepartementets krav 19.3.2010 og med handlingsplan menneskerettigheter
Europarådet er mer ambisiøs: «reduce, prevent or even eliminate coercive practices in mental health settings» med Open dialogue, Basal Eksponeringsterapi og Safewards som forbilder.
Brukerorganisasjonene Hvite Ørn og We Shall Overcome har kommet med en kommentar til innhold og arbeidsprosess at faglige råd ekskluderte tvangsmedisinering: «Måten den biomedisinske psykiatrien møter psykoserammede pasienter på, med ”realitetsorientering” om at medikamenter er nødvendig og eneste løsning samt trusler om tvangsmedisinering, skaper et alvorlig konfliktklima som igjen trigger aggresjon og raseri hos pasientene». Dette ble tatt hensyn til med en justering av overskriften: Etter ekstern høring er rådet "Alternativer til bruk av tvangsmidler og skjerming" endret til "Forebygging av tvang i psykisk helsevern for voksne".
Helsedirektoratet saboterte Sivilombudsmannen, feilinformerte Fylkesmenn, godkjente ulovlig tvangsmedisinering 2019 på basis av faglig lavmål i påvente av pågående revidering av retningslinjene. Arbeidetsgruppen som skal finne denne framtidig evidens ble påbegynt først 2021.
Ved bestilling av «Oppdrag av Helsedirektoratet til FHI om effekten av antipsykotika ved tvangsbehandling» uttaler FHI «Det er ikke vanskelig å se at dere har et behov for opplæring i og kvalitetssikring av denne typen arbeid» som skaper utfordringer for samarbeidet. Saksbehandlere selv uttaler at det «er vanskelig for oss som ikke kan de nyeste metodekravene».
FHI fant «Manglende kunnskap om effekt av antipsykotika ved behandling uten pasientens samtykke» dvs. «Det er usikkert om effekten av tvangsbehandling med antipsykotika er forskjellig fra effekten av frivillig behandling, når psykosesymptomer, reinnleggelse og psykososial fungering vurderes.»
I det pågående arbeidet om revisjon av legemiddelkapittelet av psykoseretningslinjene ble Hvite Ørn sine 2 representanter vraket. Bare 2 brukerrepresentanter står mot 10 helsepersonell. Men den psykiatriske maktelite er med sammen med praktikere som tror på sitt synsbedrag at «tilbakefall» skyldes tilbakekomst av sykdommen og glemmer seponeringseffekten. Begge har i 2 årtier behandlet psykiatrien som rettsfri rom der mangel på forskning av positiv effekt av tvang tolkes slik at fravær av forskning betyr at det skyhøye tvangsnivå er i orden: det finnes ikke forskning at det er for mye.
Fellesaksjonen for medisinfrie behandlingsforløp har 28.04.2021 foreslått en bred og helhetlig gjennomgang av tvangsmedisinering med utgangspunkt i Norges menneskerettslige forpliktelser og Sivilombudsmannens uttalelser om ulovlig tvangsmedisinering.
Medikamentfrie forløp kan forstås som aktiv virksom psykosebehandling hvor pasienten enten har sluttet med antipsykotika, eller ønsker hjelp til å avslutte behandling med antipsykotika. I Helse Vest kan behandlingen inneholde blant annet samtaleterapi, musikkterapi, individuell jobbstøtte (IPS), familiesamarbeid, undervisningsbaserte gruppetilbud som Illness Management and Recovery (IMR), fysisk trening og miljøterapi.
Retningslinjene for psykosebehandling kapitel 8.5.1:
"Kognitiv atferdsterapi ved psykoser bør tilbys alle pasienter som plages med psykosesymptomer, i individuelle forløp med en varighet på minst 15–20 samtaler. Kognitiv atferdsterapi kan benyttes i alle behandlingsfaser." Vurderingen av kunnskapsgrunnlag er på høyeste nivå: Grad A. Nivå 1a
Mange pasienter forteller om brudd på retningslinjene på det punktet. Forebyggingsenheten mot tortur rapporterer om avdelinger som mangler kompetanse. Psykiatrien forsvarer tvangsmedisinering med fornektelse av evidens av medisinfri behandling.
Påstanden fra psykiatrien at psykososial behandling virker bare hvis nevroleptika gies har ingen støtte i forskning: Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2009 PORT Treatment Recommendations).
Forfatteren er ukjent med forskningen på området: «Jeg finner heller ikke at det ble gjort vurderinger eller analyser med tanke på økonomi eller nytteeffekt av tiltaket». Antall artikler om kognitiv terapi har økt fra 20 til 200 i de siste 20 år. Fei Xinxing et al. 2021 skriver: «The field of Cognitive behavioral therapy (CBT) for schizophrenia is progressing and has great potential. The level and quality of research in this field is high».
Ca. 60 medisinfrie sengeposter av ca. 4000 senger totalt øker antipsykotikafri behandling av psykose bare litt.
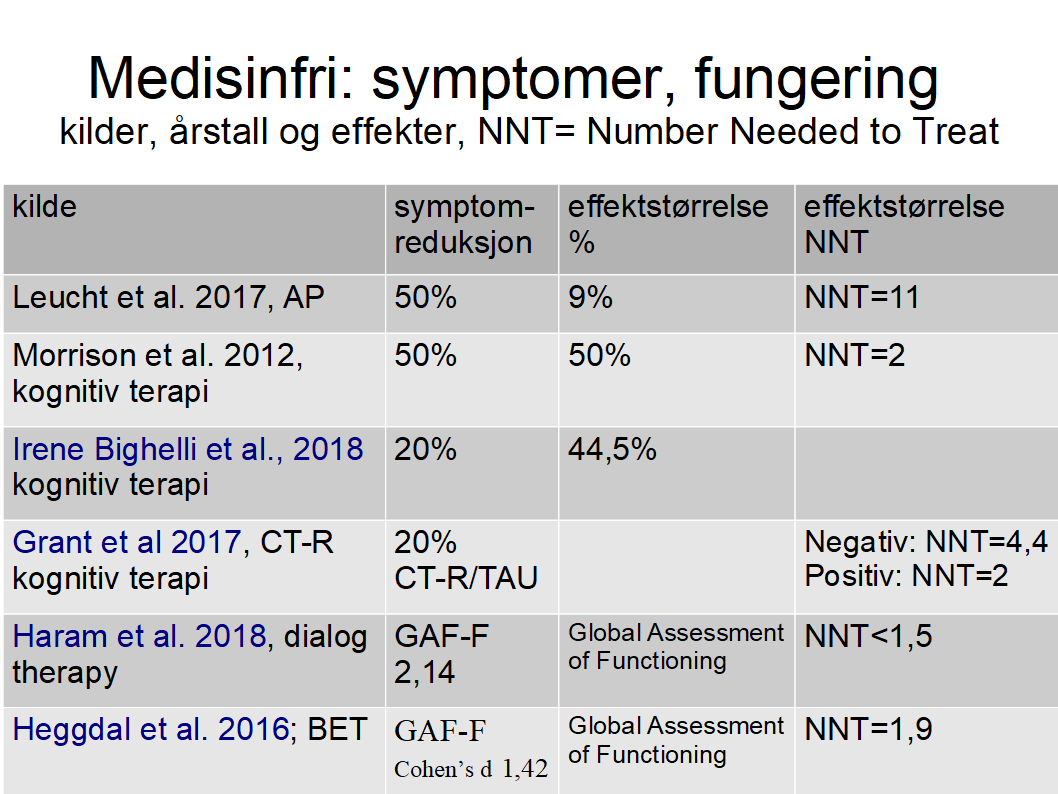
Symptomer måles i Positive and Negative Syndrome Scale (PANSS). NNT er Number Needed to Treat, dvs. hvor mange pasienter som må behandles for å hjelpe en
|
kilde |
symptomreduksjon eller annen respons |
effektstørrelse
% |
effektstørrelse
NNT |
|
Leucht et al. 2017, nevroleptika |
«god
respons» 50% |
9% |
NNT=11 |
|
Fiona Pharoah et al., 2010, familieterapi |
relapse events and hospitalisations |
|
NNT=7 |
|
Irene Bighelli et al., 2018, kognitiv terapi |
«minimal respons» 20% |
44,5% |
|
|
Irene Bighelli et al., 2018, kognitiv terapi |
«god respons» 50% |
13,2% |
|
|
Morrison et al. 2012, kognitiv terapi |
«god respons» 50% |
50% |
NNT=2 |
|
Paul M. Grant et al 2017, CT-R kognitiv terapi |
20% CT-R Compared to TAU |
|
Negativ:
NNT= 4,4 |
|
venteliste vs. TAU |
reinnleggelse |
NNT=2.9 |
|
|
Haram et al. 2018, Psycho-therapy, dialog therapy |
20% Global Assessment of Functioning (GAF-S) |
|
NNT=1.35 (GAF-S) |
|
Heggdal et al. 2016; BET |
Global Assessment of Functioning (GAF-S) |
|
NNT=1,77 |
Men man var så overbevist over nevroleptikas fortreffelighet at studier/forsøk uten medisinering (antipsykotikanaiv) ble ansett uetisk. John R Bola. 2005 (Medication-Free Research in Early Episode Schizophrenia: Evidence of Long-Term Harm?) fant 7 studier derav 4 randomisert.
Det viser seg at enkelte medisinfrie behandlinger har mye bedre effekter enn nevroleptika. Det blir spesielt synlig når opptrappingsplanens mål om recovery (tilbake til familie, studier eller arbeid) som er også det generelle prinsippet for god praksis i retningslinjene. Små usikker symptom reduksjon (NNT 11) er i denne sammenheng irrelevant. Mens «Dialogens kraft» av Annbjørg Haram oppnår NNT 1,35 i den mer recovery relevante GAF-S skala.
To metaanalyser har funnet tilsvarende, eller noe bedre resultater med medikamentfri behandling av psykose i forhold til standard behandling med antipsykotika (Bola, Lehtinen, Cullberg, & Ciompi, 2009; Cooper, Laxhman, Crellin, Moncrieff, & Priebe, 2019), men det er knyttet høy usikkerhet til resultatene. Det er gjort tre nyere RCT pilotstudier på psykosebehandling uten antipsykotika, selv om de har små utvalg og metodiske begrensninger. Den ene undersøkte effekten av kognitiv terapi (samtaleterapi) blant pasienter uten antipsykotika, og fant at kognitiv terapi var effektivt for å redusere psykosesymptomer, og på å forbedre personlig og sosial fungering i forhold til standardbehandling (Morrison et al., 2014). Den samme forskningsgruppen fant også i en annen RCT pilotstudie at kognitiv terapi og antipsykotika ga best effekt på psykosesymptomer i kombinasjon, men at begge hadde tilsvarende effekt hver for seg (Morrison et al., 2018).
McGorry og kolleger har presentert foreløpige funn fra en RCT pilotstudie hvor alle nysyke fikk intensiv psykososial behandling, og den ene gruppen fikk antipsykotika i tillegg. Begge gruppene viste like stor bedring i symptomer og funksjon etter seks måneder. Funnene er imidlertid basert på et lite, og høyt selektert utvalg, og er vanskelig å generalisere fra (McGorry et al., 2018), se se Øvernes 2019.
Morrison et al. 2020 konkluderer: «This trial is the first to show that a head-to-head clinical trial comparing psychological intervention, antipsychotics, and their combination is safe in young people with first-episode psychosis.»
I 2020 kom det en sensasjonell studie (Francey et al. 2020) med resultat at psykososial behandling alene er ikke dårligere enn psykososial behandling med nevroleptika.
Det er også gode erfaringer fra behandlingssteder hvor psykososial behandling vektlegges og antipsykotika brukes i liten grad, blant annet i USA Soteria (Calton, Ferriter, Huband, & Spandler, 2007), Finland Open dialogue (Bergström et al., 2018), Danmark OPUS (Wils et al., 2017), Sverige (Cullberg, Levander, Holmqvist, Mattsson, & Wieselgren, 2002) og Norge Basal Eksponeringsterapi (Hammer, Heggdal, Lillelien, Lilleby, & Fosse, 2018), se Øvernes 2019.
Ikke alle 60 medisinfrie senger kan brukes for medisinfri behandling. Mange trenger nedtrapping. Både Helse Midt-Norge og Innlandet RHF har sabotert å tilby medisinfri behandling for psykoserammete.
Ca. halvparten av i underkant 4000 senger brukes for psykoserammete, dvs. 60 senger er mindre enn ca. 3 %. Alle får tilbud av nevroleptika og nesten alle (muligens 99,5%) blir medisinert.
I TIPS prosjektet behandles 30% medisinfri på slutten, Svedberg et al. 2001 rapporterer at 7% behandles medisinfri i begynnelsen ag 25% i slutten.
Medisinfrie enheter reduserer medisineringen med mindre enn 3%. Å kalle denne minimale reduksjon et «gigantisk feilgrep» er useriøs polemikk uten realitetsorientering og ut av fornuftige proporsjoner. Begrunnelsen "hos det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet."(Legetidsskrift, 12.05.2017) og «revolusjon i behandlingen» har ingen støtte i forskning og virkeligheten.
Når «opp til 93%» av pasientene vil slutte og mange ikke tar antipsykotika kan bare tvangsmedisinering oppnå at 97,3% medisineres fordi medikamentfri behandling ansees uforsvarlig.
Brukerorganisasjonene Hvite Ørn og We Shall Overcome har kommet med en kommentar til innhold og arbeidsprosess angående tvangsmedisinering: «Måten den biomedisinske psykiatrien møter psykoserammede pasienter på, med ”realitetsorientering” om at medikamenter er nødvendig og eneste løsning samt trusler om tvangsmedisinering, skaper et alvorlig konfliktklima som igjen trigger aggresjon og raseri hos pasientene».
Opptrappingsplans recovery mål er med i retningslinjenes som prinsipp for god praksis. World Psychiatric Association ser et maksimum av terapeutisk resultat og recovery som mål av implementering av alternativer for tvang.
Effektene av nevroleptika (feilaktig kalt antipsykotika) er usikker da dem kommer fra studier med «pseudo-placebo» dvs. seponering ikke antipsykotikanaive pasienter. Recovery svekkes.
Leucht et al. 2017 har funnet (“Sixty Years of Placebo-Controlled Antipsychotic Drug Trials in Acute Schizophrenia”) «god respons» for akutt psykose 23% minus 14% placebo dvs. 9%, dvs. 50% eller mer reduksjon av symptomene på PANSS, dvs. NNT=11. Gjennomsnittlig sluttet 37,2% av deltagere med stor spredning. Effekt usikker se Bola 2011, FHI: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose.»
Beskyttelse mot «tilbakefall» for hver tredje (NNT=3 ifølge Leucht et al, 2012). Det er 50,4 % som er i jobb i placebogruppen men i vedlikeholdsgruppen er det 48,4 %, dvs. denne beskyttelse hjelper ikke når det gjelder recovery. Forskjellen mellom gruppene oppstår i den første måned etter seponering og holder seg konstant etterpå. Konklusjonene for videre forskning er "focus on outcomes of social participation and clarify the long-term morbidity and mortality".“… nothing is known about the effects of antipsychotic drugs compared to placebo after three years” (Leucht et al. 2012, p. 27).
Det finnes ingen evidens for langtidsmedisinering utover 3 år (Bjornestad, Larsen et al. 2017, Sohler et al. 2015, Leucht et al. 2012), dvs. psykiatrien har i 60 år drevet et uetisk, eksperimentell sjansespill.
Psykiatrisk praksis har blitt ledet av at "hos det store flertallet bidrar medisiner til symptomlette, funksjonsbedring og høyere selvrapportert livskvalitet."(Legetidsskrift, 12.05.2017) og lurt seg selv, FHI, Helsedirektoratet og Helsedirektøren med historieforfalskning, realitetsfornektelse, uvilje å rette feil, og motstand mot nødvendige forbedringer. Medisinering av nesten alle (Bergstrøm et al. 2018: 97%) og ulovlig tvangsmedisinering er resultatet. På tross av denne feilinformasjon lar pasienten ikke lure seg og «opp til 93%» slutter hvis dem har mulighet til det, pga. liten usikker effekt og at 94% (Lindström E et al 2001) opplever bivirkninger. Behandlere som ikke tar hensyn til bivirkningene feiltolker det som at «dette er en vanskelig pasientgruppe å behandle ... på grunn av sykdommen er mange ofte mistenksomme og skeptiske til behandlingen.» FHI rapport 8-2009. Med hjelp av tvangsmedisinering blir det – på tross av motstand – oppnådd at nesten alle medisineres.
Det er ikke pasientene som trenger realitetsorientering men psykiatrien.
Det finnes ingen evidens for at antipsykotika fremmer «psychosocial functioning, vocational functioning, and quality of life» (Buchanan et al 2009 PORT Treatment Recommendations).
I lengden svekker den nåværende overmedisineringen recovery. En reduksjon ville styrke recovery. Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD.
Når innleggelser og sykdom halveres kunne muligens dobbelt så mange behandles.
«Psykisk helsevern koster samfunnet ekstremt mye, og vi kunne fått til dobbelt så mye med halvparten av de pengene som brukes i dag» Didrik Heggdal har skapt en revolusjon innen psykisk helsevern i Norge, og er grunnleggeren av BET-behandlingen (Basal Eksponeringsterapi).
Framfor månedslange ventelister kunne folk kontaktes innen 24 timer som Open dialogue gjør.
Det er underlig og ufornuftig at behandlere som ikke skjønner virkningen av nevroleptika får av staten makten å tvangsmedisinere med helseskader til følge. Pasienters motstand er ifølge forskning dvs. objektivt sett en innsats for egen helse.
«Brukerne påpeker at de trenger omsorg og aktiviteter fremfor medisiner.»(«BRUKER SPØR BRUKER» 1998-2000 Delrapport I til sluttrapport for Prosjekt Kvalitetsforbedring gjennom brukererfaring).
McHugh et al. 2013 konkluderer: Aggregation of patient preferences across diverse settings yielded a significant 3-fold preference for psychological treatment.
Medikamentfri psykiatrisk behandling – hva mener pasientene? (https://tidsskriftet.no/2019/10/kort-rapport/medikamentfri-psykiatrisk-behandling-hva-mener-pasientene) konkluderer:
52 av 100 pasienter ville ha ønsket et medikamentfritt behandlingstilbud dersom det fantes. Høyest andel ble registrert blant pasienter innlagt på tvang (10 av 13 pasienter) og blant de som opplevde minst nytte av sine medisiner (17 av 25). Selv blant pasienter som oppga god nytte av sine medisiner, var det en betydelig andel som ønsket medisinfrihet (24 av 58). Majoriteten av pasientene hadde lange sykdomsforløp og høyt forbruk av psykofarmaka.
KBT: Rapport – Frisk uten medikamenter? – En sammenstilling og vurdering av de medikamentfrie behandlingstilbudene i psykisk helsevern. Rapport: 1/2018, utgave 1:
Under oppholdet erfarte flere å kjenne på mestring og utbytte. En positiv tilbakemelding fra flere, var at de følte de fikk flere bein å stå på. Flere av deltakerne følte at det var en rekke verktøy og ressurser de hadde ervervet under oppholdet de kunne ta med seg hjem. Mange fortalte at de opplevde at deres mentale innstilling og perspektiver hadde endret seg, og at dette også endret hvordan de reagerte og håndterte situasjoner og utfordringer.
Sluttrapport Helse Bergen desember 2019: Medikamentfriebehandlingsforløp for personer med psykoselidelser
Behandlingstilbudet har blitt betydelig styrket, ansattes holdninger til medikamentfri behandling er positive og pasienter gir gode tilbakemeldinger.
Selv om den psykiatriske maktelite er veldig negativ er de ansatte som tilbyr medikamentfri behandling positiv.
Innledningen til rapporten Legemiddelfri behandling - mitt liv, mitt valg! fra desember 2020 beskriver oppnådd recovery satt som mål i Opptrappingsplanen og retningslinjene,
«(L)egemiddelfrie tilbudene har møtt pasienter på et behov som oppleves som viktig, og som bidrar til større mestring, opplevelse av deltagelse i eget liv og empowerment. For de som har vært inkludert i tilbudene og selv har valgt tilbudene, har disse langt på vei svart til forventningene om å kunne velge bistand som støtter en hovedstrategi uten bruk av legemidler...»
Forfatteren ser seg blind på psykiatriens feilinformasjon om nevroleptikas fortreffelighet og falsk påstand om manglende evidens av medikamentfri behandling og hever ikke blikket mot den forskning som foreligger.
Den nåværende overmedisinering av for mange i for lang tid og for høye doser kan bare opprettholdes med internasjonal skyhøyt tvangsmedisinering da pasientene har mer vett enn psykiaterne når det gjelder medisinering.
Oppdragsbrevet 19.3.2010 om medisinfri behandling i ordinære enheter ble ignorert. For å bygge opp den nødvendige kompetansen, var det derfor fornuftig med innføring av medikamentfri behandling i egne enheter i psykisk helsevern i 2015.
Å halvere medisineringen har potensial at uføretrygding, reinnleggelse og pasienter under behandling halveres dvs. Grovt gjettet en halvering av kostnadene som ville gjøre det mulig å behandle dobbelt så mange. Framfor å skrive avvisninger av behandling etter månedslang ventetid kunne psykiatrien gå over til Open dialogues metode å se pasienten inne 24 timer.
Rindal 1.6.21
Walter Keim
Vedlegg:
Sammenlikning av evidens for nevroleptika og medisinfri behandling. Erfaringsdata viser svekket recovery for langtidsmedisinering med nevroleptika http://wkeim.bplaced.net/files/medisinfri-kunnskapsgrunnlag.html
Sensasjonell studie: Psykososial behandling ikke dårligere enn psykososial behandling med nevroleptika http://wkeim.bplaced.net/files/medikamentfri-nevroleptika.html
Oppfølging:
The
WHO Calls for Radical Change in Global Mental Health
“Guidance
on Community Mental Health Services: Promoting Person-Centred and
Rights-Based Approaches.”
OpenExcellence: REVOLUTIONARY MOVEMENTS in Mental Health Care; Five initiatives we support that are making real progress toward creating mental health care that works